一例急性B淋巴细胞白血病伴BCR-ABL1
时间:2022-10-31 11:59:58 热度:37.1℃ 作者:网络
前言
急性淋巴细胞白血病(ALL)是急性白血病的一种,主要起源于B系或T系淋巴祖细胞,白血病细胞在骨髓内异常增生和聚集,从而抑制正常造血,导致贫血、血小板减少和中性粒细胞减少。白血病细胞也可侵犯髓外组织,如脑膜、性腺、胸腺、肝、脾、淋巴结及骨组织等,引起相应病变。
随着血液学诊断技术的发展,2016年版WHO在造血和淋巴组织肿瘤中,把ALL命名为前驱型淋巴细胞肿瘤(淋巴母细胞白血病/淋巴瘤),并强调了遗传学和分子生物学在疾病的诊断、治疗、预后、评估方面的重要作用。对于我们基层医院来讲,在血液学疾病MICM的诊断中,我们需要学习的东西还有很多,近期遇到的一个病例与大家一起学习和分享。
案例经过
患者、女、69岁, 20天前患者无明显诱因出现浑身不适,伴乏力、头晕、恶心‘无发热、畏寒、无肝脾淋巴结肿大,来本院就诊,医生常规检查了血常规如下:
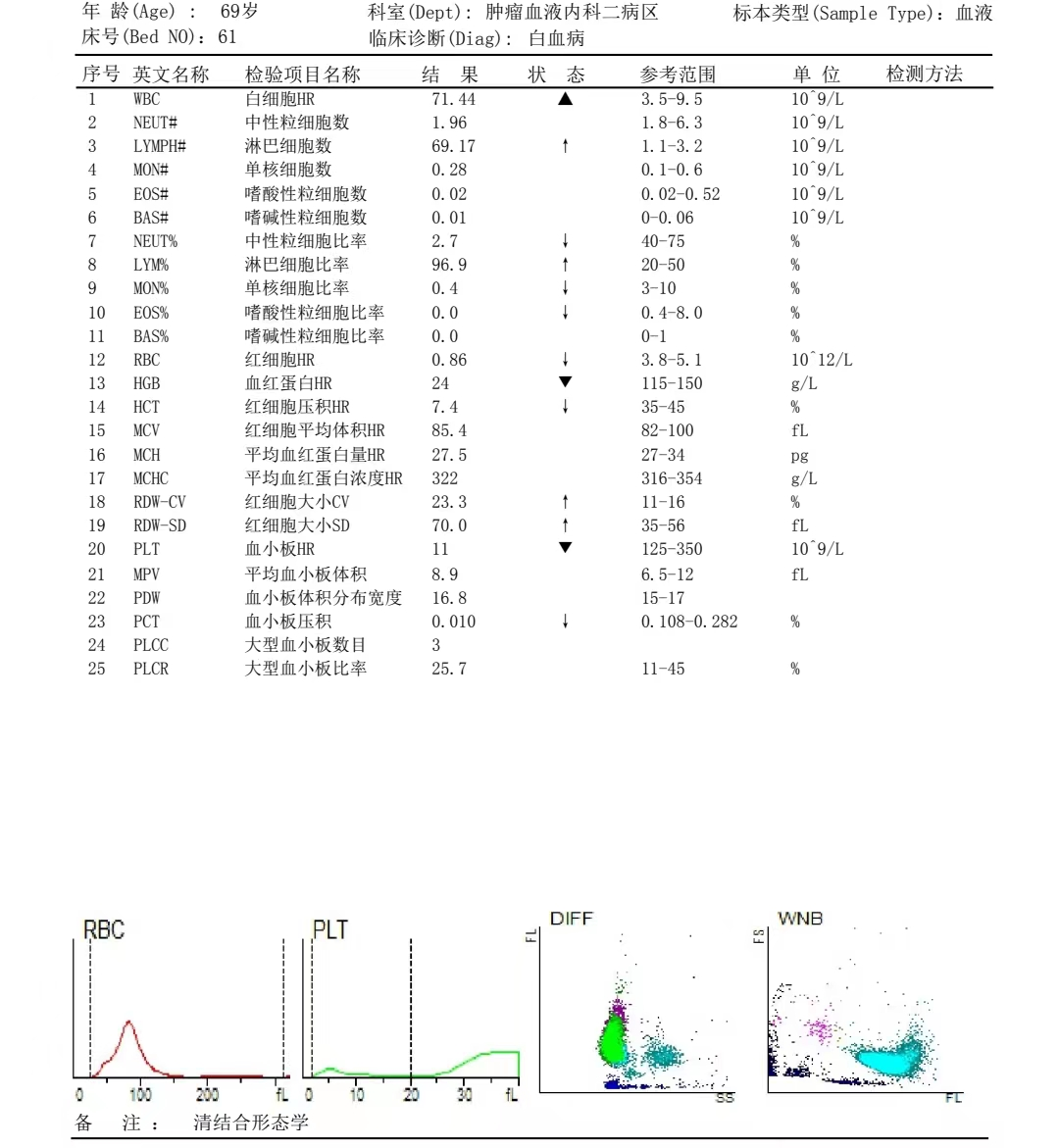
患者白细胞明显升高,淋巴细胞比值增高,重度贫血,血小板危急值,散点图异常,触犯复检规则推片镜检:
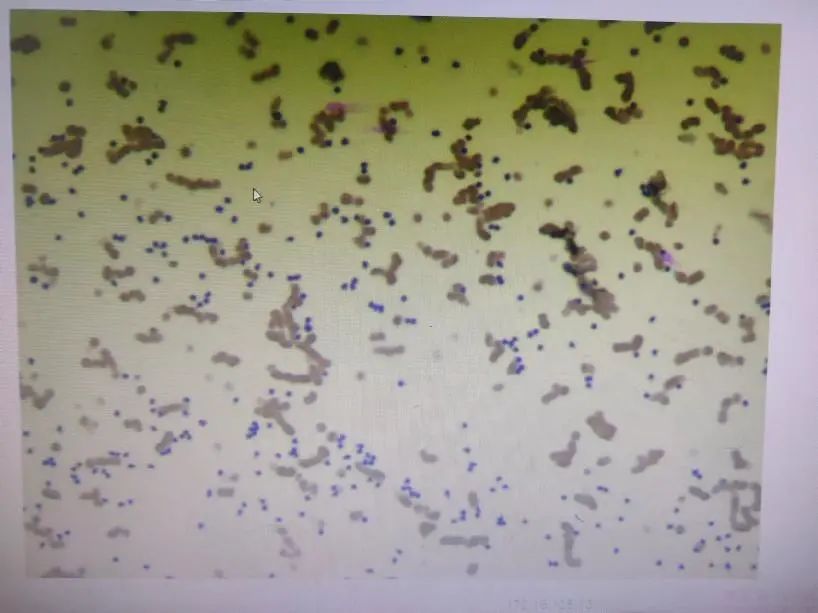

外周血:10X10倍
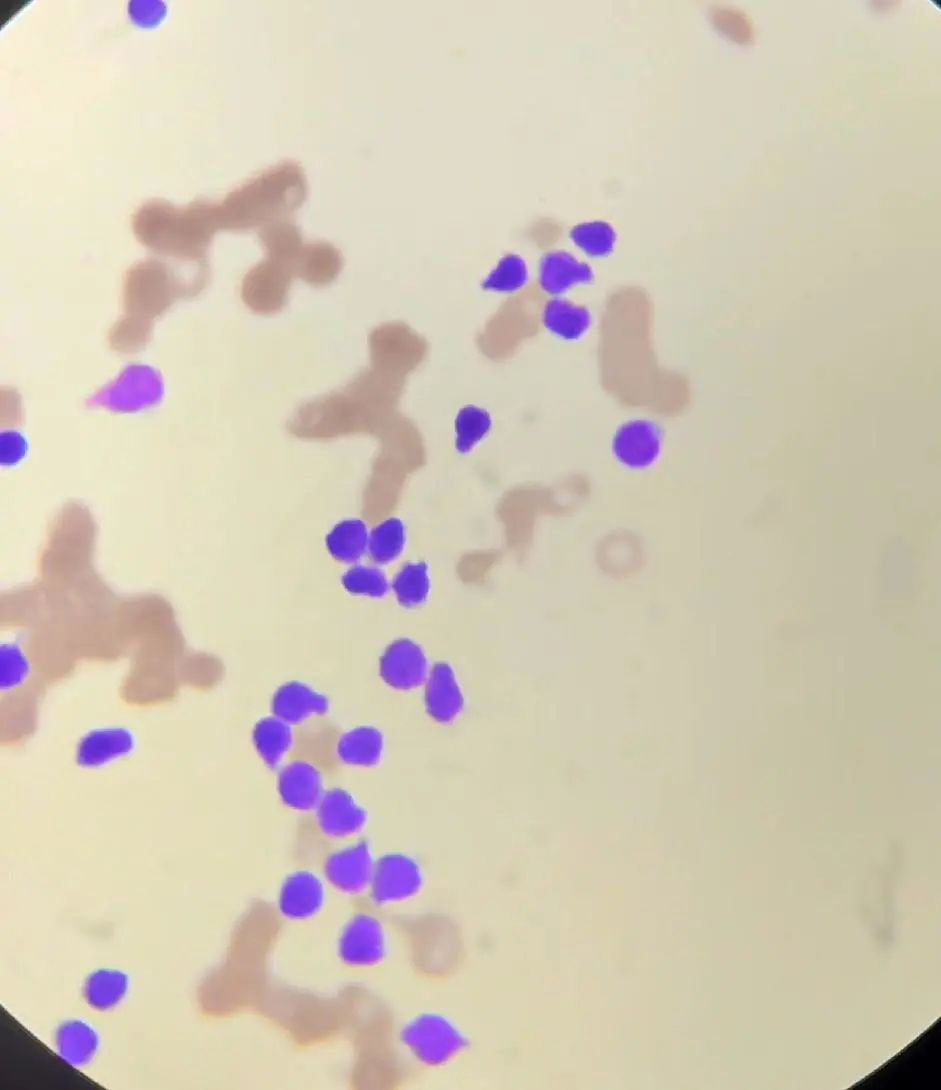
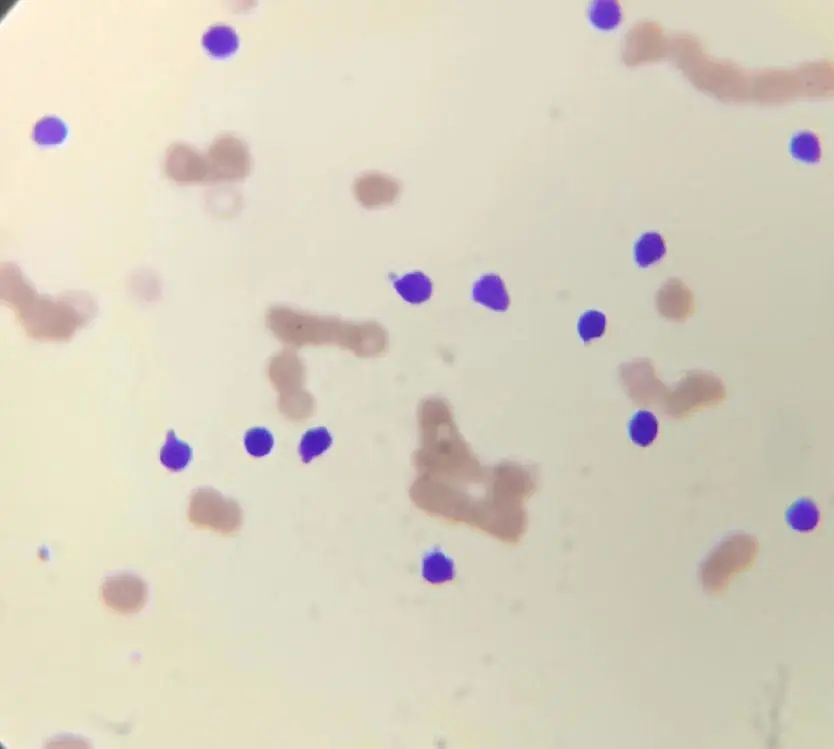
外周血:10X100倍
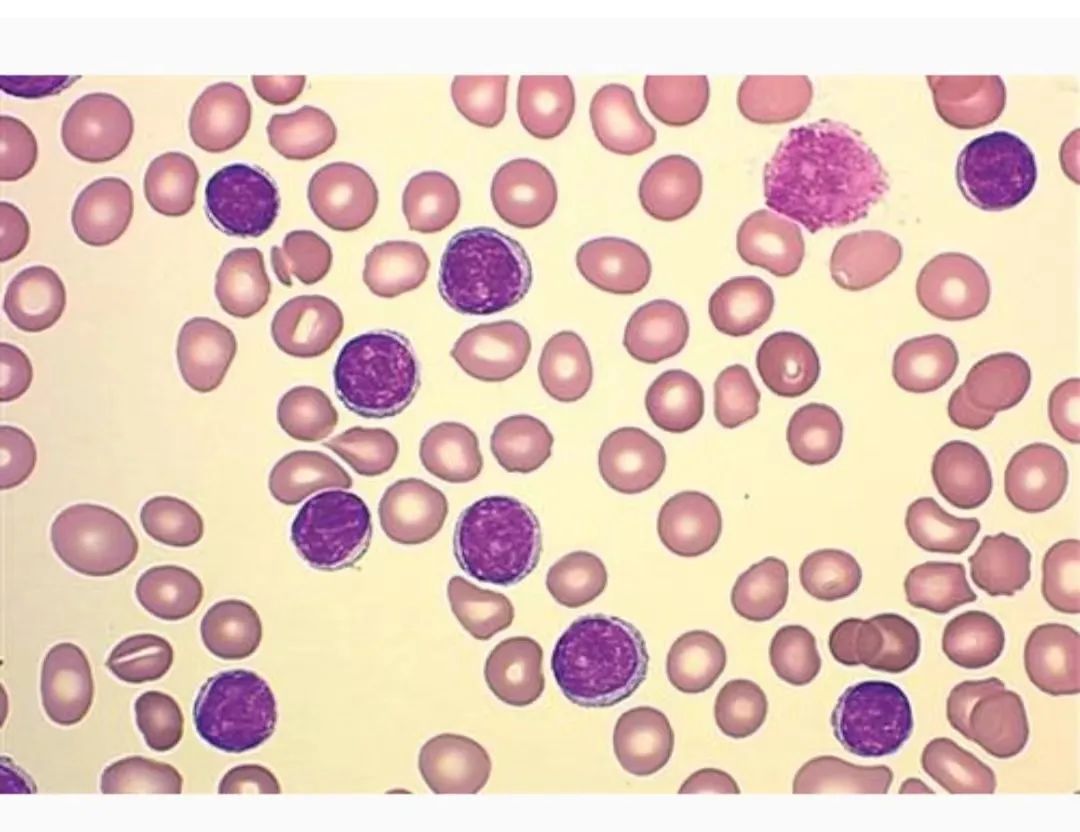
异常淋巴细胞形态描述:
异常淋巴细胞占比达到90%以上,胞体小,成圆形、类圆形或不规则,可见蝌蚪状、手镜形,胞浆少或无,核呈圆形或类圆形,染色质结构模糊、看似小块状,貌似疏松,核仁不清楚,蓝细胞易见,看两张血片,尾部有少见个体较大较典型原始幼稚淋巴细胞,大量胞体小的异常淋巴细胞是原始幼稚?还是成熟?
对于形态经验缺乏的我们来讲确实是个挑战,这将影响着疾病诊断、治疗的方向,我们不容忽视。在医生的催促下我们也从其他方向分析,从患者年龄69岁为老年人分析,患慢性淋巴细胞白血病(CLL)/小淋巴细胞淋巴瘤(SLL)的几率较大,ALL主要见于儿童和青壮年,是CLL/SLL吗?我们来比较一下形态学。
慢性淋巴细胞白血病/小淋巴细胞淋巴瘤(CLL/SLL):
形态如下:

图片慢性淋巴细胞白血病是一种淋巴细胞克隆性增值的肿瘤性疾病,主要表现为成熟的小淋巴细胞侵袭外周血、骨髓、淋巴结和脾脏等淋巴组织,小淋巴细胞淋巴瘤(SLL)是指该类肿瘤性淋巴细胞主要在淋巴结、脾等淋巴组织浸润而没有明显累及外周血和骨髓。
CLL和SLL被认为是同一生物学实体的不同表现形式,无本质区别,WHO分类明确慢性淋巴细胞白血病和SLL专指慢性B淋巴细胞白血病,命名为成熟B细胞肿CLL/SLL。WHO把既往认为少见的慢性T淋巴细胞白血病归为大颗粒T淋巴细胞白血病,幼T淋巴细胞白血病和T淋巴细胞反应性增生。
而CLL/SLL的病理淋巴细胞如上图以典型的类似成熟的小淋巴细胞增生为主,细胞体积小,染色质浓集,无核仁,胞质量少,核质比高,其形态与成熟小淋巴细胞常难以区别。不典型细胞包括幼稚淋巴细胞,细胞核有切迹的细胞和胞体较大,胞质较丰富的成熟淋巴细胞。
两者对比细胞形态不同,排除CLL/SLL。暂时倾向于ALL。建议形骨髓穿刺,结合活检、流式、遗传学和分子生物学综合分析。报告反馈如下:
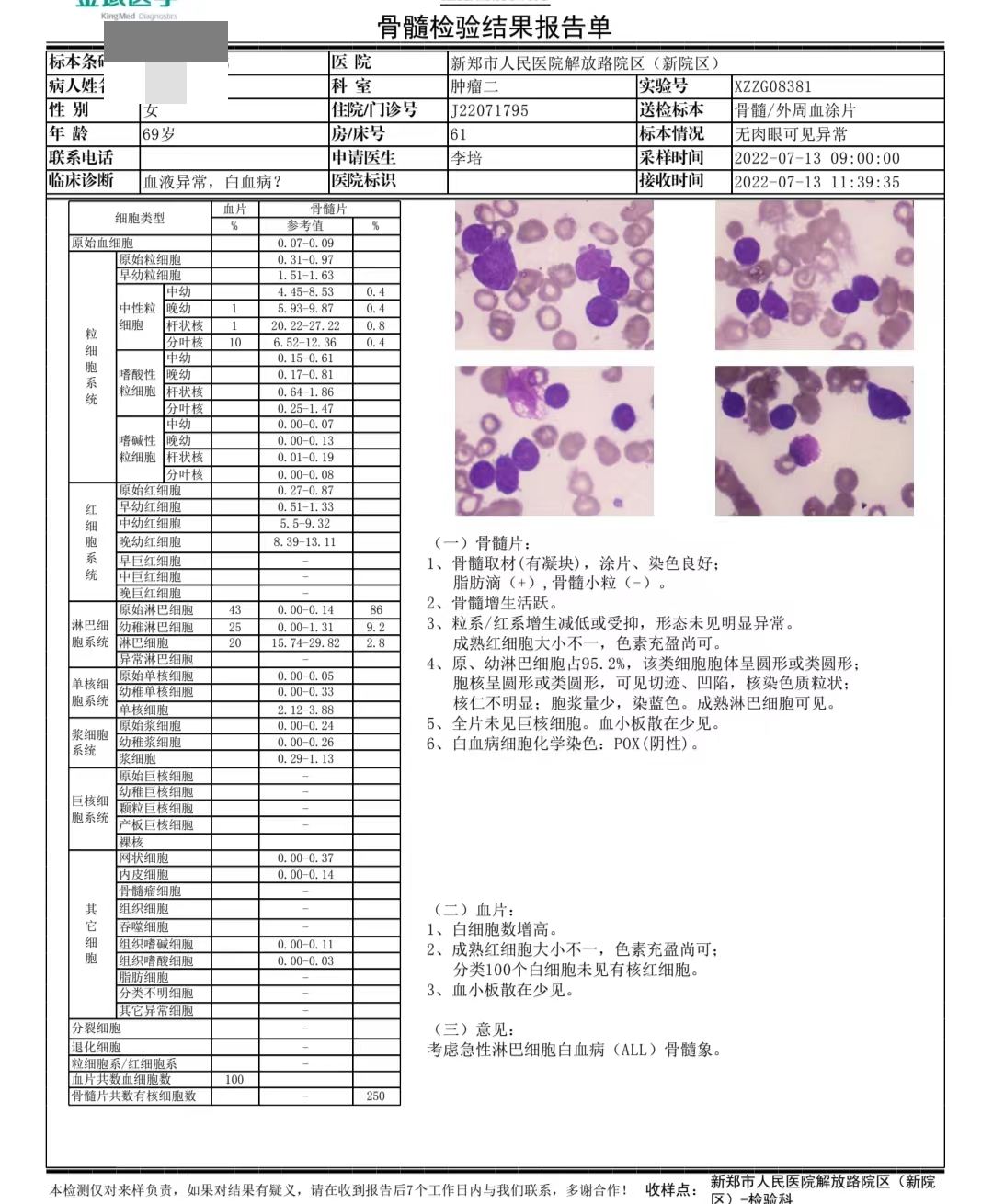
骨髓检验结果报告单
骨髓报告结果:血片原始幼稚淋巴占68%,骨髓原始幼稚淋巴细胞占95.2%,POX(髓过氧化物酶)染色阴性。意见:考虑ALL骨髓象。
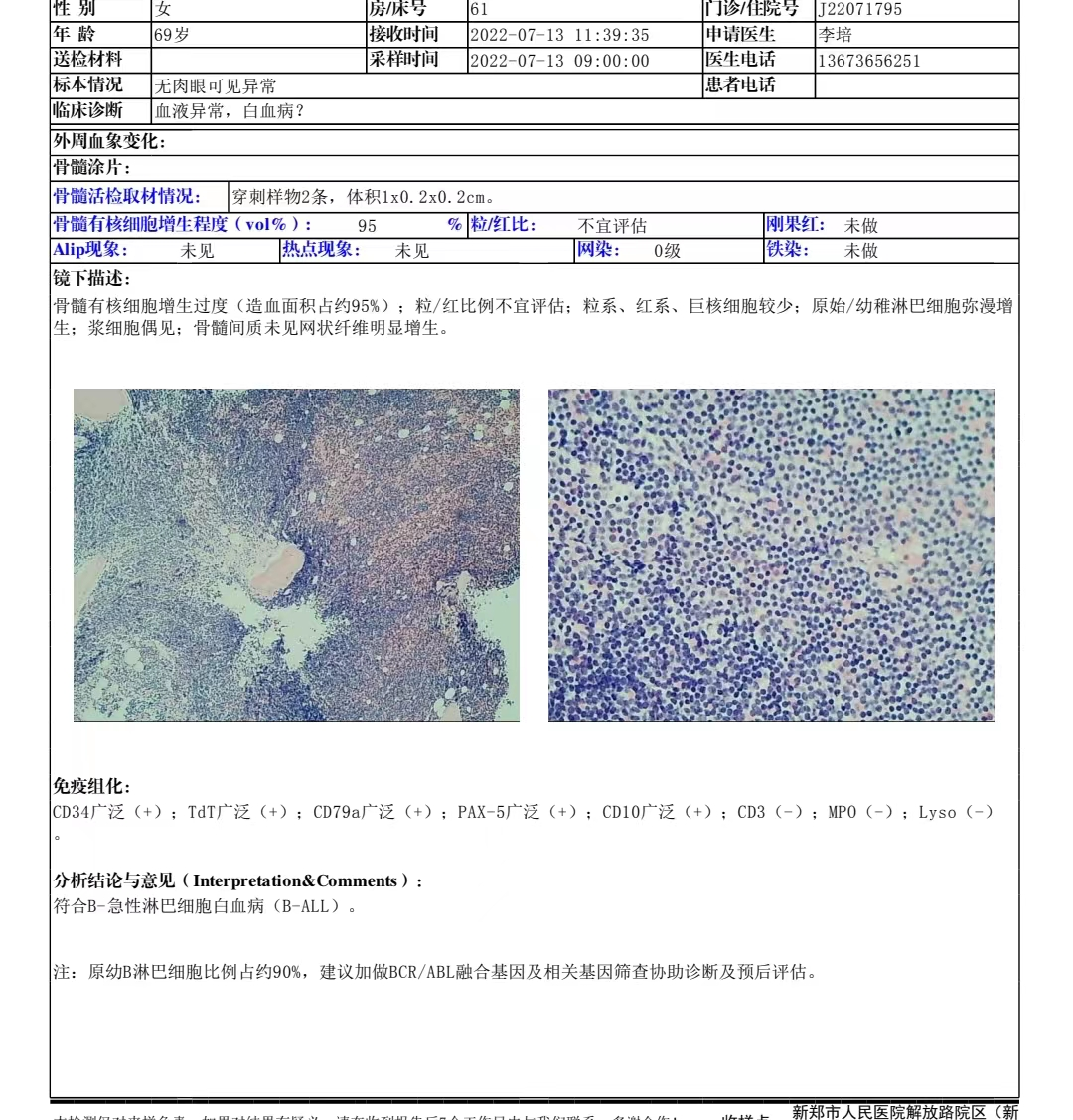
骨髓活检结果报告单:
分析结论与意见:符合B-急性淋巴细胞白血病(B-ALL),备注:原幼B淋巴细胞比例占约90%,建议加做BCR/ABL融合基因及相关基因筛查协助诊断及预后评估。
骨髓流式细胞免疫荧光分析结果报告单:
分析结论:符合急性B淋巴细胞白血(common-B-ALL)免疫表型,建议加做BCR/ABL1基因检测。
骨髓细胞染色体核型分析检测报告单:

由于标本凝血细胞生长不良,多次制片,仍未见可分析的分裂相,退单处理。
分子病理定量检测报告单:

分子病理定性结果:BCR-ABL1融合基因分型(定性),阳性。BCR::ABL1融合基因p190型阳性,BCR::ABL1融合基因p210阴性,BCR::ABL1p230阴性。
该病例最终诊断为B-急性淋巴细胞白血病BCR::ABL1。
案例分析
该病例为B-ALL/LBL伴重现性遗传学异常,它是指B细胞性淋巴母细胞肿瘤伴有重现性、特异性细胞遗传学和分子生物学异常。肿瘤细胞广泛出现在骨髓和(或)外周血,原始和幼稚淋巴细胞比值≥20%者诊断为急性淋巴母细胞白血病。
本病可见与各年龄段,但以儿童和青壮年为主,是好发于青壮年和儿童的恶性肿瘤,在成人白血病中,ALL发生率明显低于AML,临床上以中至重度贫血、感染发热、轻至中度肝脾大为表现,超过50%的病例诊断时伴有无痛性淋巴结肿大、关节疼痛和胸骨压痛,依据细胞遗传学和分子生物学的改变,伴重现性遗传学异常的B-ALL分为7个亚型,
①伴t(9;22)(q34;q11.2);BCR-ABL的B-ALL/LBL,.②伴t(v;11q23);MLL重排的B-ALL/LLBL。③伴t(12;21)(q13;q22);TEL-AML(或EVT6-RUNX1)的B-ALL/LBL。④伴超二倍体的B-ALL/LLBL。⑤伴亚二倍体的B-ALL/LBL。⑥伴t(5;14)(q31;q32);IL3-IGH的B-ALL/LBL。⑦伴t(1;19)(q23;q13.3);E2A-PBX1(TCF3-PBX1)的B-ALL/LBL。
其中本例中的ALL伴t(9;22)(q34;q11.2);BCR-ABL约占成人ALL的25%,但儿童ALL中仅占2%-4%。BCR/ABL1产生的融合蛋白具有酪氨酸激酶活性,促进了细胞的增值,本病临床表现、细胞形态和细胞化学染色特点与其他B-ALL相同。
淋巴母细胞典型的细胞免疫学表型特征为CD19+/CD10+/TdT+;常同时表达CD13和CD33等髓系抗原,但CD117一般呈阴性;成人患者CD25的表达与伴t(9;22)的B-ALL高度相关,极少的病例可为T细胞表型,绝大多数儿童患者的BCR-ABL融合基因为p190,而成人患者p210和p190各占半数。无论成人还是儿童患者,伴t(9;22)是B-ALL中预后最差的类型。临床特点为白细胞计数显着增高,可达300×109/L,化疗效果差,复发率高。
总 结
现代血液学疾病的诊断是以血液学的理论为基础,MICM为诊疗手段。对血液学疾病的种类和分型不断发现,不断深入了解的过程,最早1976年FAB分型方案主要依据细胞形态学特征将急性白血病分为急性淋巴细胞白血病和急性非淋巴细胞白血病两大类及其亚型,此分型法对急性白血病的诊断、治疗和预后判断等方面发挥了重要的作用,但它也存在一定的主观性、局限性和不确定性。
近几十年在此基础上进行了不断修改和完善,基于细胞形态学、结合免疫学、细胞遗传学、分子生物学的特点,提出了更为全面的MICM分型,为临床白血病治疗和预后观察提供了更有力的实验数据,经过几年的实践和完善,2008年22个国家多位专家重新制定了WHO的新分类标准,主要区别在于对急性白血病和淋巴组织肿瘤的分类是以生物学同源性与疾病发生本质特性进行界定的,如对淋巴细胞肿瘤的分类主要是根据细胞的来源和细胞发育的阶段来进行分类,因此,将淋巴细胞白血病和淋巴瘤归在一起进行分类。
WHO的分类使造血与淋巴组织肿瘤诊断从细胞水平上升到亚细胞水平及分子水平,对进一步研究造血和淋巴组织肿瘤的本质、发病机制、诊断和治疗具有重要意义。
参考文献
[1]夏薇,陈婷梅.临床血液学检验技术.第4版.北京:人民卫生出版社,2015.253--289,01-09.
[2]夏薇,临床血液学检验技术.华中:华中科技大学出版社,2022.2017-213,26-265,.
[3]黄斌伦,杨晓斌.血液学检验.第5版.北京:人民卫生出版社,2020.176:200.


