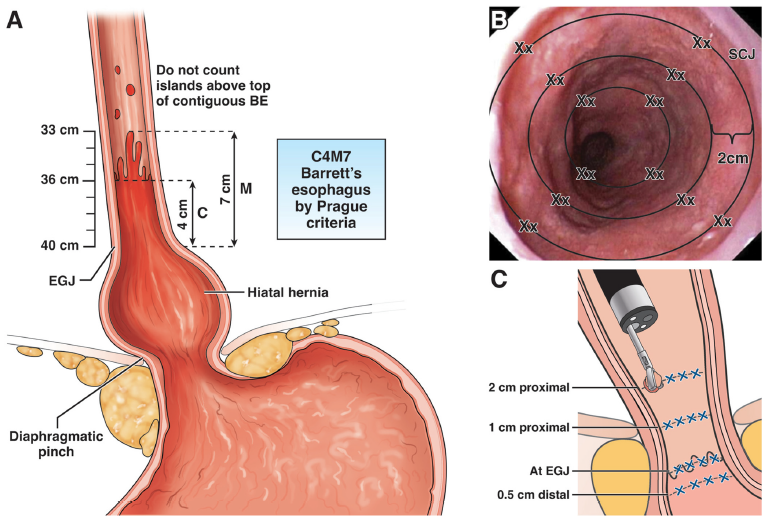
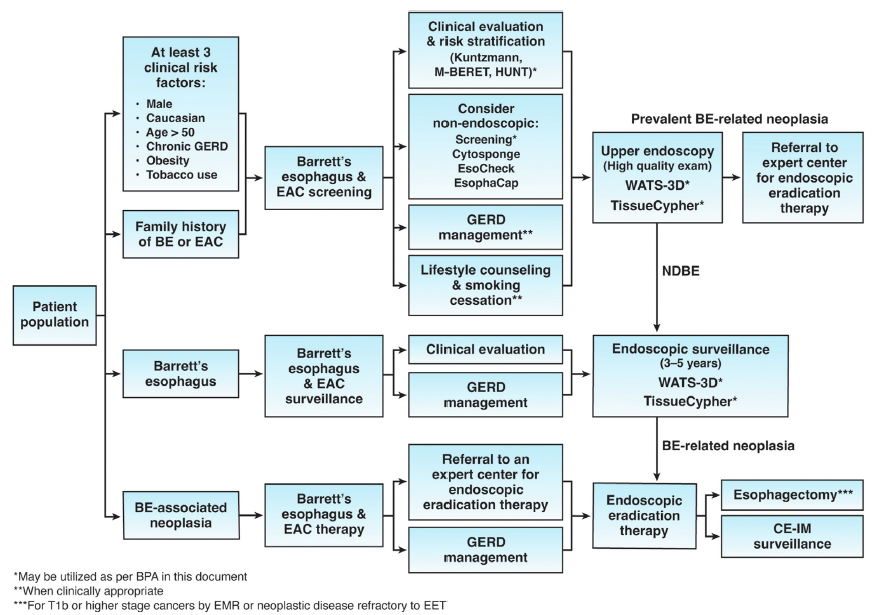
指南共识 | 2022AGA专家共识:Barrett’s食管筛查和监测的新技术和创新
时间:2023-03-26 20:56:12 热度:37.1℃ 作者:网络
内镜检查是早期发现Barrett’s食管、不典型增生和癌变的重要手段,内镜下根治切除能够有效降低食管癌的发病率和死亡率。然而,目前仅不足20%的食管癌患者在确诊前有明确的Barrett’s食管诊断史,而绝大多数食管癌患者一经发现即为恶性,导致错过了阻断Barrett’s食管癌变的治疗时机。鉴于上述情况,美国胃肠病学会(American Gastroenterological Association,AGA)在2022年组织专家针对最新的Barrett’s食管筛查和监测的新技术和创新编写共识意见,并于2022年12月正式刊发在Clinical Gastroenterology and Hepatology杂志(IF:13.576)。现将专家共识意见中的最佳实践建议摘译分享如下。 关于Barrett’s食管的筛查: 最佳实践建议1:对于存在3个或3个以上Barrett’s食管和食管腺癌危险因素的人群进行上消化道内镜标准筛查:①男性,②非西班牙裔白人,③年龄大于50岁,④吸烟史,⑤慢性胃食管反流病史,⑥肥胖,⑦Barrett’s食管和食管腺癌家族史。 最佳实践建议2:除了内镜检查外,其他食管上皮细胞采集设备也可考虑作为Barrett’s食管筛查的手段,目前已应用的食管上皮采集设备包括Cytosponge (Medtronic GI Solutions)、EsoCheck (Lucid Diagnostics)和EsophaCap (Capnostics)等。 关于Barrett’s食管的内镜检查: 最佳实践建议3:内镜筛查和监测需由专业的消化内镜医师进行,建议应用高清白光内镜(high definition white light endoscopy,HD-WLE)和虚拟染色内镜(virtual chromoendoscopy,VC)对 Barrett’s食管病变部位进行细致观察。研究已证实高清白光内镜能够提高食管粘膜重度不典型增生和食管癌的病灶检出率。与传统内镜下染色技术相比,虚拟染色内镜无需染色剂进行染色,简化了内镜操作步骤,降低了内镜检查成本,且内镜医师无需额外培训即可上手操作。 最佳实践建议4:在内镜筛查和监测的过程中,Barrett’s食管病变范围应采用标准化的分级系统来记录食管柱状上皮的周径和最大范围(布拉格分类标准),当存在可见病灶(结节或溃疡等)时,应对其进行细致描述,包括标志、位置和特征。专家认为标准化的操作和报告有助于提高内镜下病变检出率。 最佳实践建议5:可辅助应用高级的图像显示技术(共聚焦或容积激光显微内镜)来识别病灶。但高端技术仅仅扮演辅助角色,并不是提高内镜检查准确性的关键。 最佳实践建议6:在内镜筛查和监测过程中,可应用西雅图活检方案(每1-2厘米分别进行四个象限活检,同时所有可见病灶均进行目标活检)。该活检方案仍存在争议,需开展相关临床试验进一步明确其合理性和可行性。 最佳实践建议7:对于疑似或已明确的Barrett’s食管进行取样时,除了西雅图活检方案外,亦可应用广域经上皮取样(wide-area transepithelial sampling,WATS-3D)技术——研磨式细胞刷+卷积神经网络。 最佳实践建议8:对于糜烂性食管炎患者,当存在疑似食管粘膜不典型增生或恶性病变时,可进行内镜下活检。对于洛杉矶分级为C和D的糜烂性食管炎患者,在应用质子泵抑制剂(PPI)治疗8周后,应再接受一次内镜检查。 关于Barrett’s食管患者的危险分层: 最佳实践建议9:基于组织病理的预测分析(例如Tissue Cypher)可用于非不典型增生的Barrett’s食管患者的危险分层。Tissue Cypher能够依据常规活检结果和9种生物学标志物(p16、p53、AMACR、HER2、Cytokeratin 20、CD68、COX-2、HIF-1α和CD45Ro)对目标患者进展为重度不典型增生或食管癌的危险分为低、中、高三级。 最佳实践建议10:危险分层模型的应用(包括疾病相关的临床参数和生物标志物)有助于识别处于Barrett’s食管相关的不典型增生高风险的人群。 关于Barrett’s食管诊断过程中的专家: 最佳实践建议11:鉴于不同病理医生之间的观察者差异,建议Barrett’s食管相关不典型增生的病理诊断应由病理学专家进行审查明确。 最佳实践建议12:对于Barrett’s食管相关不典型增生的患者应于有经验的内镜医师处就诊,且能够获得先进的成像、内镜以及消融等手段进行诊断及治疗。 关于Barrett’s食管的随访和监测: 最佳实践建议13:Barrett’s食管的患者应接受至少每日一次的PPI治疗。尽管AspECT试验显示大剂量PPI的疗效可能优于小剂量PPI,但由于其研究设计等方面的缺陷,尚不足以支持大剂量PPI治疗。同时,考虑到大剂量PPI治疗的潜在不良事件,专家建议PPI应至少每日服用一次,对于需控制症状或接受内镜下根治治疗的患者,可考虑应用大剂量PPI治疗。 最佳实践建议14:非不典型增生的Barrett’s食管患者应于3-5年内再次接受内镜检查。 最佳实践建议15:对于接受内镜下根治治疗的患者,在术后接受内镜监测随访期间,无论其原发Barrett’s食管的长短,均应在胃食管交界处和胃贲门处、新发的鳞状上皮远端2 cm处以及所有可见病灶处进行四个象限随机活检。 A:Barrett’s食管的布拉格分类; B:西雅图活检方案; C:内镜根治治疗后随访期间随机活检方案 Barrett’s食管筛查和监测流程图 文献来源: Muthusamy VR, Wani S, Gyawali CP, Komanduri S; CGIT Barrett’s Esophagus Consensus Conference Participants. AGA Clinical Practice Update on New Technology and Innovation for Surveillance and Screening in Barrett's Esophagus: Expert Review. Clin Gastroenterol Hepatol. 2022;20(12):2696-2706.e1. doi:10.1016/j.cgh.2022.06.003