路易体痴呆(dementia with Lewy bodies, DLB)
时间:2023-11-19 12:23:55 热度:37.1℃ 作者:网络
论坛导读:路易体痴呆(LBD)是帕金森病痴呆(PDD)和路易体痴呆(DLB)的总称,是仅次于阿尔茨海默病(AD)的第二种最常见的神经退行性痴呆。在基于社区的痴呆人群中,DLB占所有痴呆的4.2%,在临床人群中占痴呆病例的7.5%;PDD占所有痴呆病例的3.6%,帕金森病患者的点患病率为25-30%。LBD痴呆临床表现的异质性导致了误诊和诊断不足,可能有超过一半的病例被漏诊。目前,诊断依赖于临床特征,没有诊断生物标志物。生物标志物的最新进展(例如α-突触核蛋白的种子聚集试验和病理性α-突触核蛋白的免疫组织化学检测)很有希望,尽管研究队列缺乏多样性限制了研究结果的普遍性。
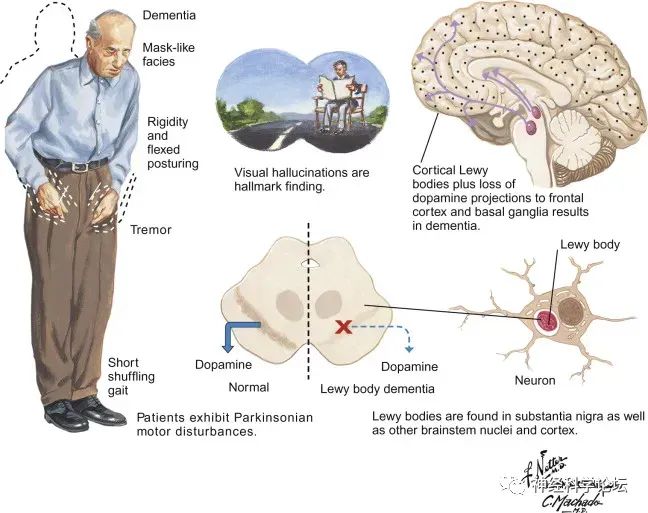
路易体痴呆(dementia with Lewy bodies, DLB)是最常见的神经变性病性痴呆之一,仅次于阿尔茨海默病(Alzheimer disease, AD)。除痴呆外,其特征性临床表现还包括:视幻觉、帕金森综合征、波动性认知障碍、自主神经功能障碍、睡眠障碍,以及对抗精神病药物敏感。
在美国,约有140万人患有LBD占新增痴呆诊断的3.8%,患病率估计表明,DLB占社区痴呆诊断的4.2%,占二级护理诊断的7.5%。年龄是DLB最重要的风险因素,大多数病例在70至85岁之间出现临床症状。在75岁以上的人群中,DLB约占所有痴呆症病例的5%。发病率为3.5/10万人年。DLB在男性身上比在女性身上更常见。最近的一项流行病学研究发现,大约70%的DLB诊断和49%的PDD诊断发生在男性,DLB比PDD早发生近5年。

DLB的病理学特征是存在胞质内嗜酸性包涵体(称为路易体),内含α-突触核蛋白聚集物,这些积聚形成路易体和路易神经突起,路易体痴呆的潜在病理原因是多因素的,导致神经储备的增加或减少。这些α-突触核蛋白的积聚降低了神经元的功能,导致这些神经元的死亡。路易体通常分布在全脑深部皮层,特别是前额叶和颞叶、扣带回及岛叶。LBD的预后比AD更差,认知障碍更快,对生活质量有显著的负面影响。通过更好地了解其分子发病机制,了解LBD的遗传学将有助于确定DLB和PDD之间的疾病学界限。
路易体痴呆是仅次于阿尔茨海默病(AD)的第二种最常见的神经退行性疾病。由于临床诊断的病例数与尸检时通过神经病理学诊断的病例数之间存在显著差异,因此认为这种疾病的诊断严重不足。引人注目的是,许多用于治疗其他形式痴呆症的行为和认知症状的药物治疗会加重DLB症状。因此,准确诊断DLB至关重要,因为这些患者需要特定的治疗方法。
路易体痴呆包括路易体痴呆和帕金森病痴呆,是神经退行性痴呆的第二大常见原因。包括DLB和帕金森病伴(路易体)痴呆(Parkinson disease with dementia, PDD)的总称。越来越多的共识认为DLB是一种独特的临床疾病,其特点是早发痴呆、进展更快速。相比之下,PDD患者出现痴呆的时间要晚得多,有时甚至在帕金森病(Parkinson disease, PD)发病后10年才出现。虽然这两种疾病的临床特征和病理学类似,但临床对DLB的认识相对不足且DLB的预后更差,DLB从症状出现起平均病程为5-8年。路易体痴呆和帕金森病痴呆是复杂和异质的疾病;患者表现出广泛的认知、神经精神、睡眠、运动和自主症状。

认知障碍:注意力和警觉性水平交替变化的认知波动是DLB的核心临床特征。PDD和DLB中受损的认知域主要包括注意力、记忆、视觉空间、结构和执行功能。从历史上看,由于毒性代谢疾病过程中存在重叠症状,识别和量化认知波动一直是一个挑战。
运动障碍:高达85%的路易体痴呆患者经历运动障碍,尽管静止性震颤没有帕金森病患者普遍。相比之下,帕金森病痴呆患者的帕金森综合征可以是中度至重度的,并且患者经常暴露于长期和高剂量的抗帕金森药物,具有相应的副作用,包括运动波动和精神病。因此,路易体痴呆患者和帕金森病痴呆患者之间的运动症状处理可能存在显著差异。
精神症状:路易体痴呆患者表现出多种精神症状,包括幻视和其他感觉形式的幻觉、系统性妄想、冷漠、攻击性、焦虑和抑郁。症状可能不总是需要治疗(例如,幻觉可以被认为是中性的,或者是令人安慰或愉快的,对社会心理功能影响很小或没有影响)。重复和复杂的幻视症状在DLB患者中的患病率为80%,并且是诊断的临床标志。与男性相比,这种情况在女性中更为常见(82%对66%)。最初,它们是单峰的,耐受性良好,情绪中立,但很少会出现极端的情绪,包括强烈的恐惧。他们的特点是非常详细,例如,病人想象人或动物。有时,他们描述一种有人走近他们的感觉,或者能感觉到另一个人的存在。
自主神经:路易体痴呆患者有多种自主神经体征和症状,这些与疾病进展更快和生存期更短有关。尽管这些症状突出且有影响,但对它们的治疗还没有证据基础;因此,关于最佳治疗的观点很大程度上来自于帕金森病患者中更为成熟的证据基础。
睡眠障碍:RBD在76%的DLB患者中流行。在将其纳入DLB的诊断标准后,DLB诊断的灵敏度已增加到85%。这是一种睡眠障碍,其特征是睡眠时模仿梦境的动作、运动和发声。它的发生是由于缺乏正常的快速眼动睡眠弛缓,这是睡眠期间过度运动活动的原因。
在基于临床的研究中,路易体痴呆占痴呆患者的4~8 %,痴呆是帕金森病患者的常见结果(高达80%)。路易体痴呆和帕金森病痴呆的临床诊断标准已达成共识,但这两种疾病之间的联系仍有待阐明;这两种疾病可能代表了路易体疾病连续体的不同点,具有病理和遗传重叠。这两种疾病在临床上通过所谓的1年规则相互区分,该规则基于相对于认知症状的运动发作时间(即在帕金森氏病痴呆中,运动症状先于痴呆发作至少1年)
在存在任何其他身体疾病或神经功能障碍(包括脑血管疾病)的情况下,DLB发生的可能性要小得多,足以说明部分或甚至全部的临床情况,尽管这些不排除DLB,并且可能表现出归因于临床表现的混合或多种病理;或者如果帕金森病征是唯一的基本临床症状,并且在一定程度的严重痴呆中首次出现。
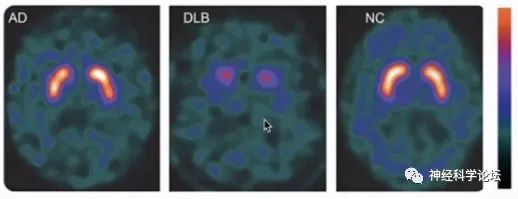

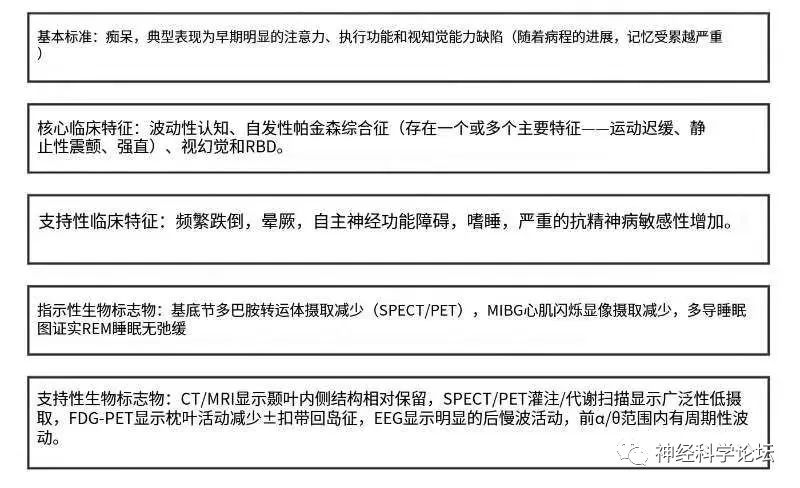
最近对DLB的指导方针和共识标准进行了审查和更新。实施这些改进的目的是提高疾病检测的灵敏度,以改善以前被认为低于标准的对DLB患者的准确诊断。基于初步研究,标准修改包括将临床特征与生物标记区分开来,删除“提示性特征”类别,将快速眼动睡眠行为障碍(RBD)升级为核心临床特征,并将抗精神病药(精神抑制药)过敏降级为支持性成分。临床医生目前基于核心临床特征以及指示性生物标志物的存在来确定DLB的诊断。虽然DLB诊断标准强调,在早期阶段可能不会出现明显或持续的记忆障碍,但患者和护理人员通常会将记忆问题作为一种表现症状。
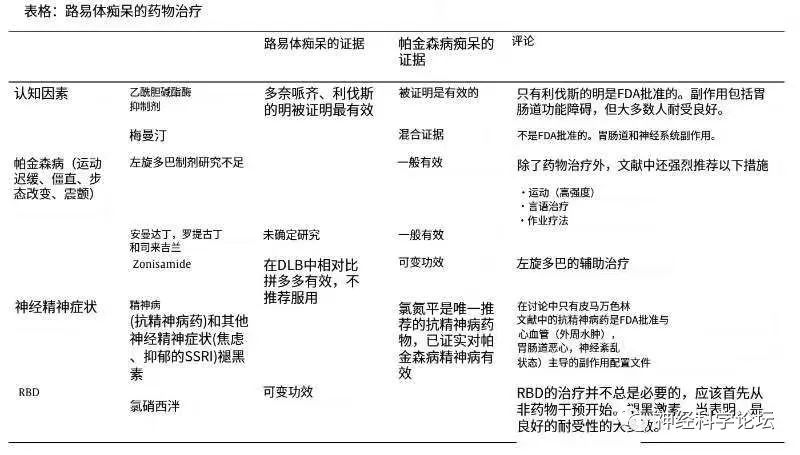
DLB的临床诊断标准在不断完善,来提高诊断的特异性和敏感性。恰当的诊断至关重要,以提供最佳治疗,从而最大程度提高疗效和减少不良反应。
参考文献
Taylor JP, et al. New evidence on the management of Lewy body dementia. Lancet Neurol. 2020 Feb;19(2):157-169. doi: 10.1016/S1474-4422(19)30153-X.
Prasad S, et al. Recent advances in Lewy body dementia: A comprehensive review. Dis Mon. 2023 May;69(5):101441. doi: 10.1016/j.disamonth.2022.101441.
McKeith IG, et al. Diagnosis and management of dementia with Lewy bodies: Fourth consensus report of the DLB Consortium. Neurology. 2017 Jul 4;89(1):88-100. doi: 10.1212/WNL.0000000000004058.
Bayram E, et al. Race and Ethnicity in Lewy Body Dementia: A Narrative Review. J Alzheimers Dis. 2023;94(3):861-878. doi: 10.3233/JAD-230207.


