【产麻新谭】腰麻剖宫产产妇下半身保暖与术后体温:一项随机对照试验
时间:2024-09-01 15:01:46 热度:37.1℃ 作者:网络
剖宫产(cesarean delivery, CD)行腰麻的产妇在围手术期出现体温过低和寒战很常见。据报道,约60%的病例会出现体温过低,并且与手术创面感染、心脏并发症和肾功能不全有关。约85%的病例会出现寒战,这不仅会引起产妇不适,还会造成生命体征监测误差并增加氧耗。
血管扩张是核心体温过低的主要机制。主动加温技术,例如输液加温和合适的环境温度,可以对抗这种热量损失[1],这些可以在术前、术中或者同时进行。研究表明,使用加温仪进行预热可有效减少腰麻后产妇的术中低温和寒颤。然而,使用单一加温策略(例如仅在术中使用)的研究并未显示出显著的优势。Butwick等人报告称,常温输液合并使用加温仪对患者的自身温度调节没有影响[2]。Fallis等人对输液加温与术中使用加温仪或被动保温相结合进行了比较,两组术后口腔温度没有显著差异[3]。鉴于交感神经切除术引起的血管扩张主要发生在下半身,上半身加温的效用可能有限。因此,考虑到下半身空气加温对从核心到外围的热量重新分布的影响,腰麻后下半身空气加温可能在防止热量损失方面更有效[4]。因此,提出主要假设:腰麻行则气剖宫产的健康产妇中,术中下半身压力暖风毯与输液加温相结合比单独使用输液加温导致的母体核心温度下降幅度更小。次要目标是评估下半身压力暖风毯是否与围手术期母体颤抖减少和新生儿结局更有利有关。研究的结果发表在2024年5月的Int J Obstet Anesth.杂志上

方法
研究获得机构审查委员会批准(批准号:TLV0562-22),在以色列特拉维夫的一家医院进行了这项单盲、随机、对照试验。试验在患者入组前注册(ClinicalTrials.gov;注册号:NCT05661136;注册日期:2022年12月6日)。入选标准为18至50岁的健康女性(ASA分级:II-III级),单胎妊娠且孕周> 37周,腰麻下行剖宫产。拒绝参与或已知有体温调节功能障碍的患者被排除。排除标准是拒绝同意或在手术期间转为全身麻醉的患者。
使用计算机生成的随机序列,以1:1的比例对女性进行随机分配。随机分配信息被放置在不透明、按顺序编号的密封信封中。进入手术室后,一位不参与结果测量的研究人员打开了包含随机分配信息的信封。手术当天早上在获得患者书面知情同意后,记录其基线特征和生命体征(平均动脉血压、心率和体温)。进入手术室后,采用标准监测(无创血压、血氧饱和度测定和三导联心电图),并记录环境室温。腰麻前,由一名不知道组别分配情况的研究人员评估产妇体温和热舒适度。记录口腔温度作为核心温度,放置在舌下至少 30 秒。使用口头数字量表评估热舒适度:“极冷”、“中等”和“极热”分别代表量表的单位0、5 和 10。
从腰麻开始后,使用输液加热器(TubeFlow, Biegler Medizin Elecktronik, Mauerbach, Austria)将1000mL乳酸林格氏液加热至41°C,然后通过18G输液针以300mmHg压力快速输注。
由未参与本研究的麻醉医生于L3-4间隙处使用26G穿刺针施行腰麻,腰麻药物组成为布比卡因10 mg、芬太尼20µg 和吗啡100µg。留置导尿后,由对组别分配情况不知情的研究员将连接到MA1200-PM 加温装置的空气加温毯(Mistral-Air, The Surgical Company International B.V., Amersfoort, Netherlands)放在患者下半身。将装置设置为43 °C,随机分组启动。毯子放在大腿上,且距离腹股沟约5cm。根据方案,在手术时间较长(>120分钟)或转为全身麻醉的情况下,对照组女性的加温毯需启动。如果女性因高温感到不适,则关闭该装置。在平面到达T4水平后,开始手术。手术时长(分钟)记录为从皮肤切口到放置敷料的时间。在将患者转移到麻醉后护理室(PACU)之前,立即取下加温毯。
到达PACU后,记录患者的核心温度。遵循标准护理方案;在PACU里,除非患者感觉热,或测量到的口腔温度高于37.0°C,不然就继续使用空气加温器主动加温。数据和观察结果包括核心温度、寒颤程度和热舒适度。在术后30分钟内记录一次,最长记录 120 分钟。在PACU里,创建了一个视觉辅助工具,其中绘制了热舒适度量表和寒颤等级,并将其挂在每位研究患者的床头。
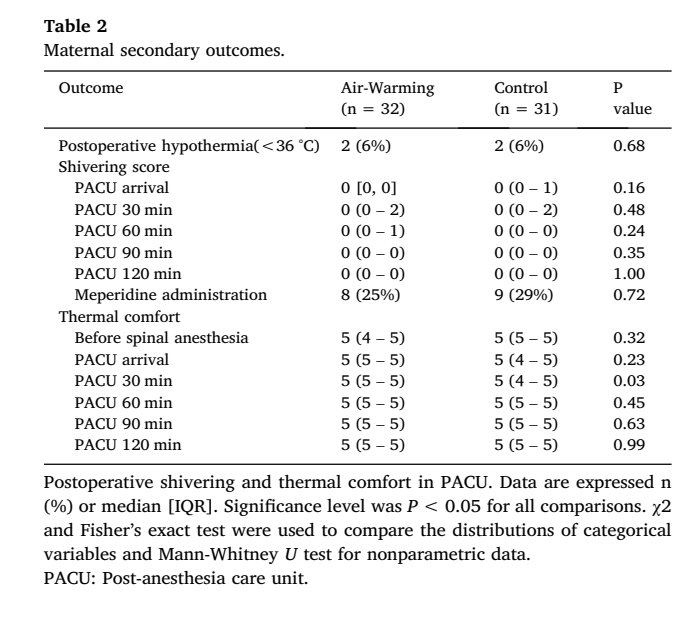
记录采集于患者转出PACU后截止。数据由PACU护士或研究团队成员收集。PACU 护理团队使用Wrench等人设计的以下量表对寒颤进行分级[5]:0 无寒颤,1 以下一项或多项:皮肤立毛、外周血管收缩、无其他原因的发绀,但没有明显肌肉活动;2 可见的肌肉活动仅限于一个肌肉群;3 可见的肌肉活动涉及一个以上的肌肉群;4 涉及全身的粗略肌肉活动。如果寒颤评分≥3,或患者自诉不适,则静脉注射25mg哌替啶以缓解症状。
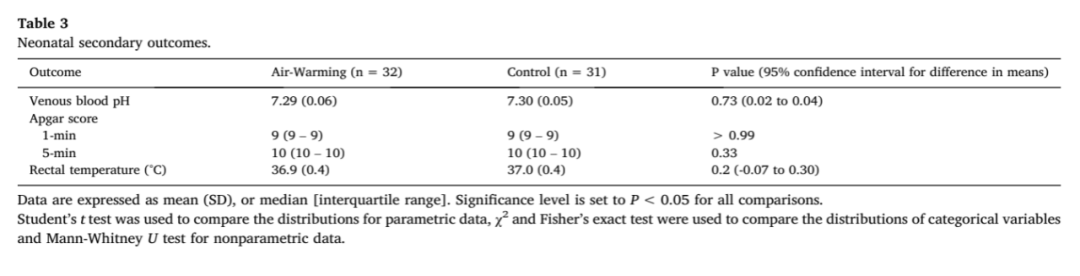
新生儿出生后立即从脐动脉和脐静脉采集血气分析样本。最初照顾新生儿的护士或儿科医生记录了1分钟和 5分钟的Apgar评分。新生儿出生后,放在母亲胸前2-3分钟,随后被转移到新生儿病房。抵达新生儿科后测量直肠温度。
主要研究结果是抵达PACU时母体体温。次要结果是产妇围手术期低体温(<36°C)的发生率、寒颤的严重程度和需要服用哌替啶的情况以及热舒适度评分(0-10分)。记录的新生儿结果是1分钟和5分钟的Apgar评分、抵达新生儿病房时的体温以及脐静脉血PH值。
样本量计算
使用 WinPepi [6]研究对样本量进行估算,基于一项比较腰麻下剖宫产期间产妇主动加温与不加温的研究[7]。检验水准a取0.05,检验效能取0.8,以0.5℃的标准差检测出母亲体温的变化,实验需要每组30名受试者。同时,考虑到10%的退出率,因此共需66名受试者。
统计分析
根据意向治疗分析,比较了接受术中半身加温的女性和无额外加温的女性的结局。随机分组后接受全身麻醉的女性未被纳入分析。缺少入PACU后关键数据(例如抵达 PACU 时的体温读数)的女性未被纳入主要结局分析。使用 Kolmogorov-Smirnov 检验和 Q-Q 图检验评估数据的正态性。连续数据以平均值或中位数(inter quartile range ,IQR)表示,如果变量呈正态分布,则使用独立样本t检验;如果变量呈非参数分布,则使用Mann-Whitney U 检验。分类变量使用卡方检验并以比例(百分比)表示。p值< 0.05被认为对具有显著差异性。所有分析均使用Microsoft Excel Office 2013和SPSS (IBM) 29.0(SPSS Inc. Chicago, IL, USA)进行。
结果
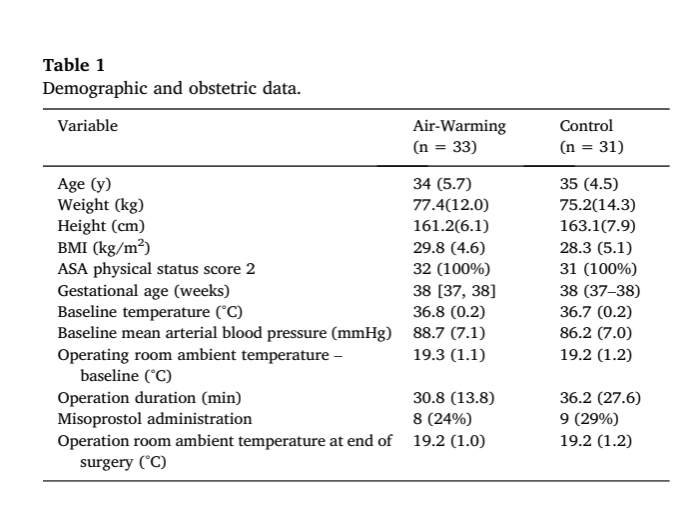
从2022年12月到2023年3月,研究纳入73例患者,最终招募了66名。其中,2名患者被排除在数据分析之外(图 1)。另一组空气加温组的女性也因术后数据错误未记录。因此,这类女性仅做人口统计和产科特性。对剩余 63 名女性进行了研究结果数据分析;其中 32 名属于强制空气加温组,31名属于对照组。对照组中有两名女性因手术时间延长(>120 分钟)而根据研究方案转入强制空气加温组。两组的人口统计学和产科特征没有显著差异(表 1)
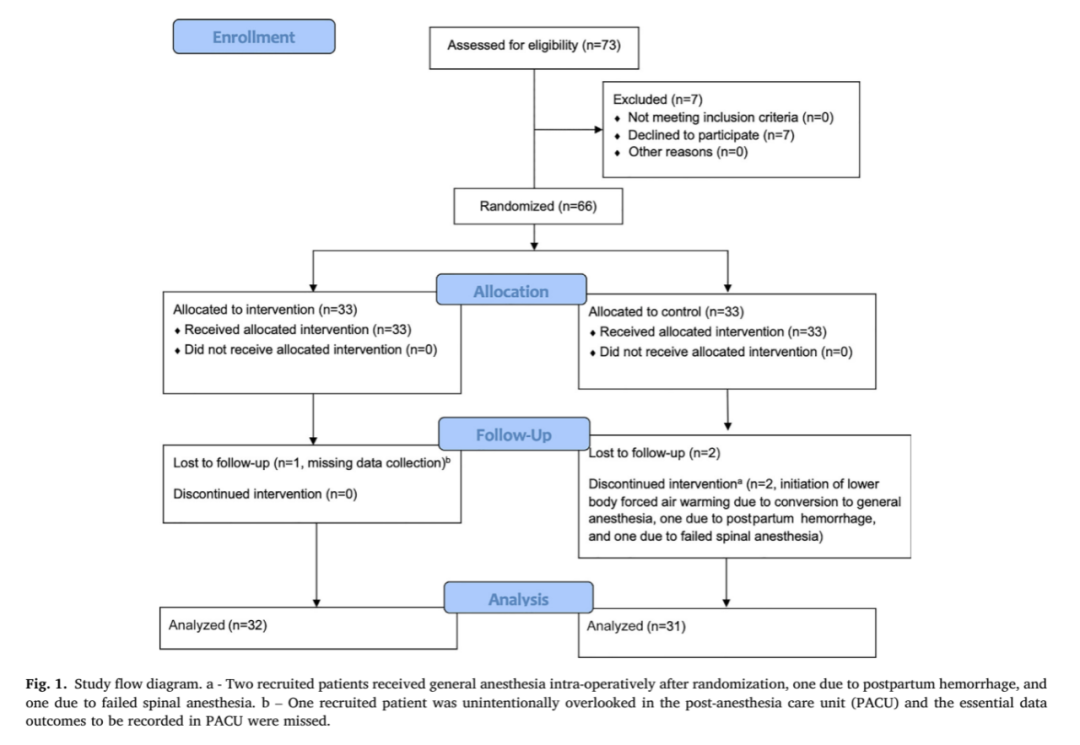
主要结局
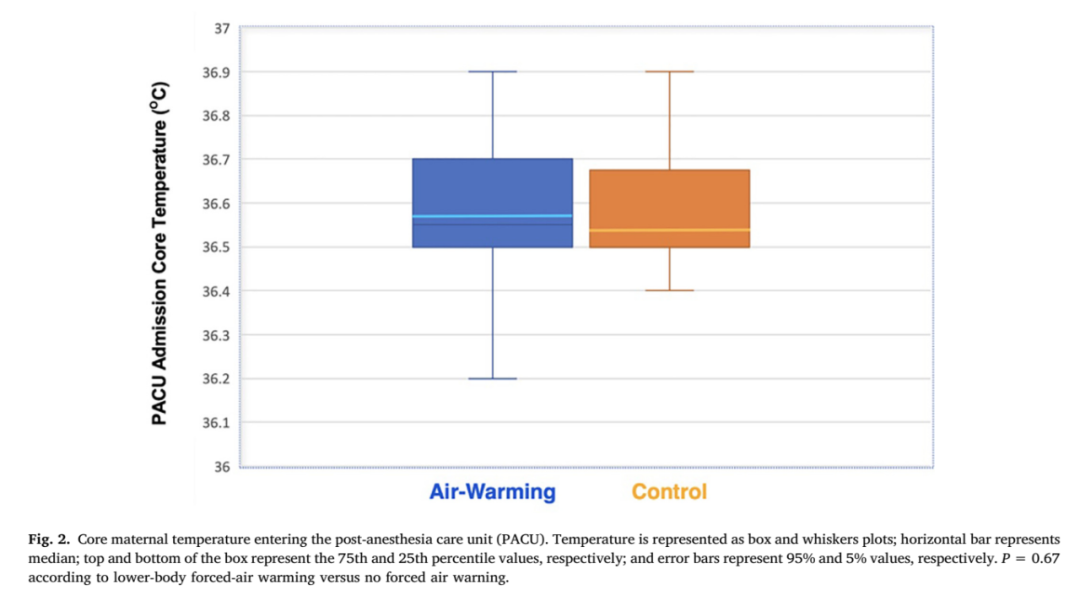
抵达PACU时,两组患者的核心体温没有显著差异:空气加温组平均体温(SD)为36.6 °C(0.4 °C),对照组平均(SD)体温为 36.5°C(0.3 °C)(图2;p = 0.67,两组间差异的95% CI 为-0.14至0.21)。
次要结局
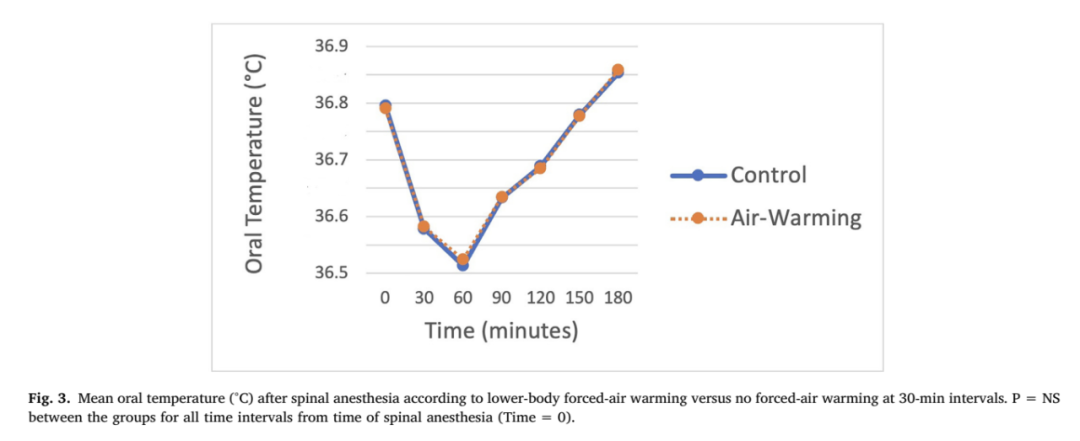
研究发现两组间体温过低的发生率没有差异。在任何观察时间内,两组之间的口腔温度(图3)或寒颤强度(表2)没有差异。其中,空气加温组的 8 名女性和对照组的 9 名女性接受了哌替啶治疗寒颤。在到达 PACU 30分钟时,热舒适度评分有显著差异,但在其他观察时间没有差异(表 2)。没有一名女性抱怨感觉太热,因此无设备关闭。各组的新生儿结果比较见表 3。
讨论
这是一项随机对照试验,以研究在接受腰麻和输液加温的剖宫产女性中,下半身使用空气加温对核心体温的影响。研究结果发现,与单纯输液加温相比,在额外添加术中下半身加温毯不会对患者抵达 PACU 时的核心温度产生显著影响。此外,术后低体温发生率较低,约为6%。a
认识到腰麻后剖宫产期间的主要热量损失机制,研究对产妇下半身应用了压力暖风毯。Cobb等人应用了与该研究类似的术中压力暖风毯,但将压力暖风毯组与无任何加温设备组进行了比较,主要结果是到达 PACU 时的口腔温度,虽然报告称两组之间存在 0.4 °C的显著差异,但这种程度的差异不具有显著的临床意义[7]。另外两项研究显示,尽管采取了主动加温策略,但同样缺乏显着差异[2]。Fallis 等人对产妇上身(而非下身)应用了压力暖风毯,采用与本研究类似的方案,同样没有观察到温度差异[3]。
研究中体温过低的总体发生率较低(仅为6%),一个可能的解释是手术时长相对较短,为30至36分钟,而之前的研究报告称60-80%患者体温过低,其手术时间为 45-70 分钟。与那些研究相比,较短的持续时间可能抵消了环境温度较低的递减效应[2,7]。此外,较短的手术时间也可能抵消了任何主动加温干预的潜在益处。当手术时间短时,任何干预措施都不足以产生显著影响,因此术后体温过低这一结果的基线发生率很低,这也是完全合理的。
文章并没有检测预热的效果。初始核心温度平均值在 36.7°C和 36.8°C的正常范围内。手术持续时间很短,预热可能对研究对象有用。预热可以降低体温过低和寒战的发生率,如果在腰麻期间继续使用预热,它可以抵消腰麻起效时发生的血管扩张的影响[8]。使用预热需要合适的时机。理想情况下,患者应在适当升温的手术室中进行腰麻。且手术期间一直处于加温状态。这带来了后勤挑战,特别是在高周转率环境中。
寒战强度或对哌替啶的需求没有差异,表明寒战不受加温策略的影响。这可以解释为椎管内麻醉使寒颤阈值降低约 0.5°C。该研究没有报告新生儿结局的显著差异。可能是因为两组的母体体温相似、样本量小,而且对新生儿健康状况的衡量标准有限。需要进一步研究以更好地评估改善母体体温控制是否会影响新生儿结局。
该研究有一定的局限性。首先,使用口腔温度计作为核心温度来评估主要结果指标。 如果从膀胱、直肠或鼓膜检测,核心体温可能会有所不同。其次,虽然研究试图保持对组分配的盲法,但手术过程中强制空气加温装置产生的噪音仍然会产生一定影响。尽管如此,由于我们的主要结局是口腔温度检测,这是盲法研究人员仅在入PACU后才获取的客观测量数据,因此研究不太可能出现显著的测量偏差。最后,由于样本量相对较小,结果可能为假阴性。尽管如此,我们基于先前数据的先验计算表明,研究有90%的能力检测到至少0.5°C的差异。因此,研究应该能够在变化相对较小的结局中检测到这种差异。如果确实存在影响而我们却没有发现,那么它就没有什么临床意义。
结论
该文章研究发现,实施腰麻行剖宫产过程中,下半身使用压力暖风毯联合常规输液加温时,产妇术后体温没有差异。考虑到所涉及的成本节省,研究建议对于接受腰麻并施行剖宫产的产妇(尤其是对于短时间手术),应将常规治疗作为首选方案。然而,值得注意的是,这一建议可能不适用于较为长时间的外科手术,因为环境温度和椎管内麻醉等因素可能会导致体温持续下降。
述评
该文章总体来说,得出了一个阴性结论。结合讨论及结论部分得出,短时间手术,仅通过输液加温等常规方案即可,无需额外进行体温保护。而长时间手术的体温保护方案仍需进一步研究。
参考文献
[1] Jun JH, Chung MH, Jun IJ, et al Efficacy of forced-air warming and warmed intravenous fluid for prevention of hypothermia and shivering during caesarean delivery under spinal anaesthesia: a randomised controlled trial. Eur J Anaesthesiol.2019;36:442–448.
[2] Butwick AJ, Lipman SS, Carvalho B. Intraoperative forced air-warming during cesarean delivery under spinal anesthesia does not prevent maternal hypothermia. Anesth Analg. 2007;105:1413–1419.
[3] Fallis WM, Hamelin K, Symonds J, Wang X. Maternal and newborn outcomes related to maternal warming during cesarean delivery. J Obstet Gynecol Neonatal Nurs. 2006;35:324–331.
[4] Saito T, Sessler DI, Fujita K, Ooi Y, Jeffrey R. Thermoregulatory effects of spinal and epidural anesthesia during cesarean delivery. Reg Anesth Pain Med.1998;23:418–423.
[5] Wrench IJ, Cavill G, Ward JE, Crossley AW. Comparison between alfentanil, pethidine and placebo in the treatment of post-anaesthetic shivering. Br J Anaesth.1997;79:541–542.
[6] Abramson JH. WINPEPI updated: computer programs for epidemiologists, and their teaching potential. Epidemiol Perspect Innovat: EP+I. 2011;8:1.
[7] Cobb B, Cho Y, Hilton G, Ting V, Carvalho B. Active warming utilizing combined IV fluid and forced-air warming decreases hypothermia and improves maternal comfort during cesarean delivery: a randomized control trial. Anesth Analg. 2016;122:1490–1497.
[8] Meghana VS, Vasudevarao SB, Kamath SS. The effect of combination of warm intravenous fluid infusion and forced air warming versus forced air warming alone on maternal temperature and shivering during cesarian delivery under spinal anesthesia. Ann Afr Med. 2020;19:137–143.


