急诊PCI术后死亡!
时间:2023-08-20 17:36:56 热度:37.1℃ 作者:网络
基本情况
患者男性,66岁,主因“持续性胸痛2小时”急诊入院。
既往高血压病史30余年。
就诊于当地监狱医院,给予静点丹参注射液治疗,含服硝酸甘油后症状不缓解,经120急诊送入我院。
入院血压:98/57mmHg,脉搏70次/分,血氧93%。
急性面容,一般状态差,口唇发绀,双肺呼吸音粗,双肺底可闻及湿啰音,双下肢轻度浮肿。
床旁心电图:Ⅰ、aVL导联ST段抬高,下壁、前壁导联ST段下移。
床旁心脏彩超:EF 34%,左房稍大,三尖瓣少量反流,左室收缩功能减低。
床旁心肌酶升高,肌钙蛋白稍升高。
急诊给予吗啡、去甲肾上腺素后急诊上台。
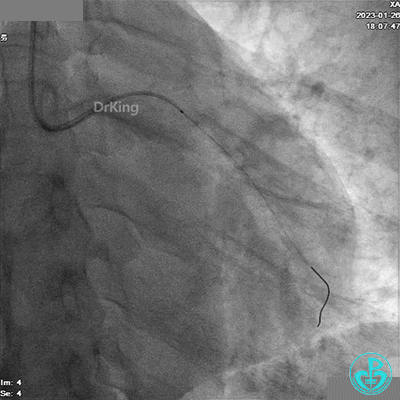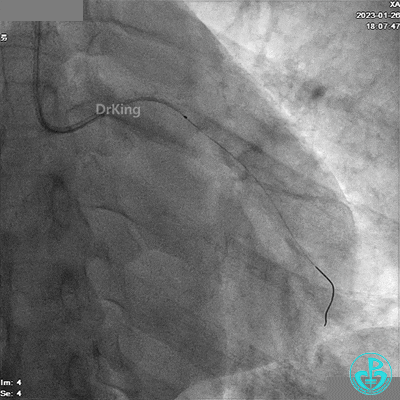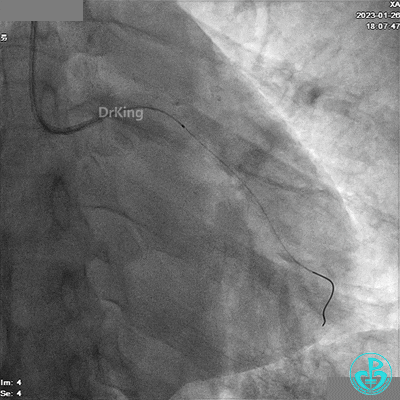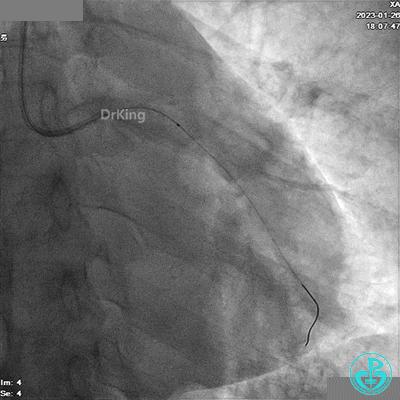
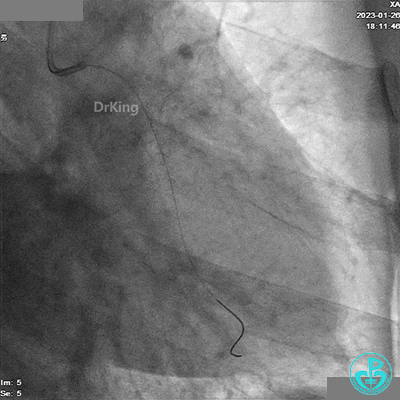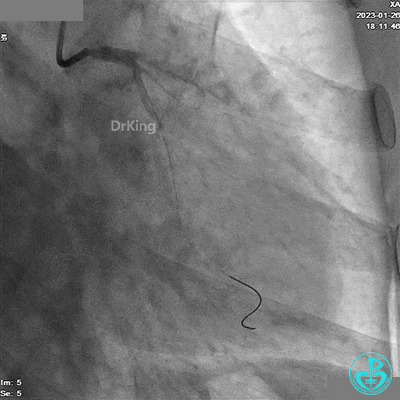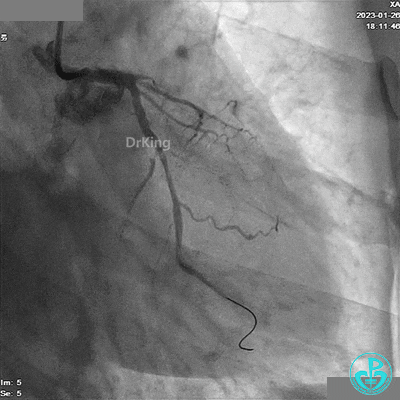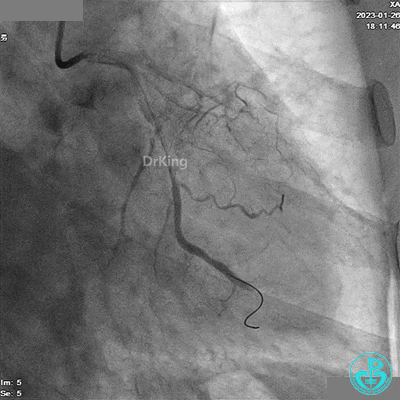
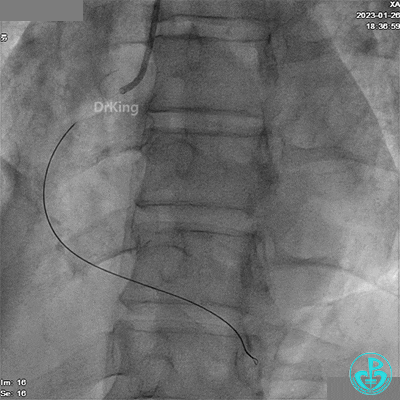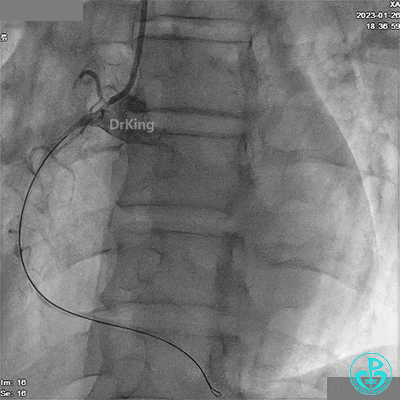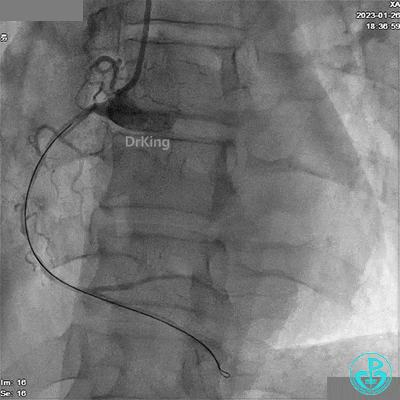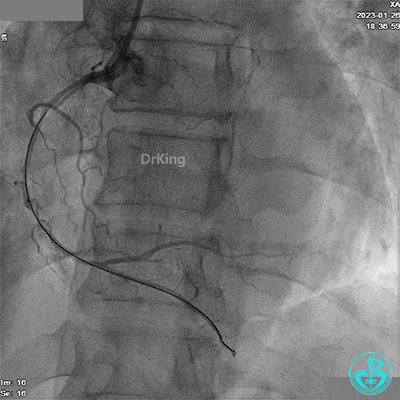
冠脉造影


介入治疗
BL 3.0指引导管,VT导丝,抽吸导管抽吸血栓。
冠脉内给予替罗非班10ml。
应用1.5×15mm预扩张球囊,以10atm预扩张。
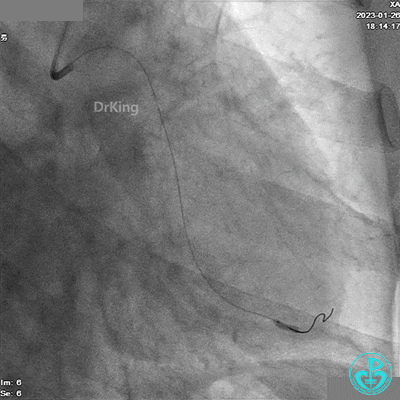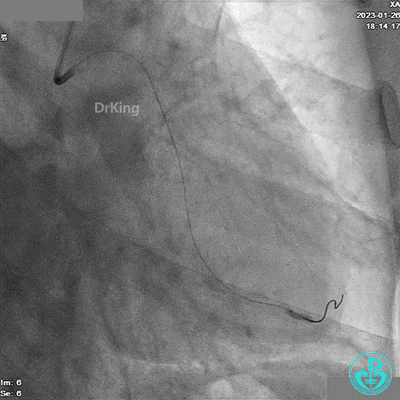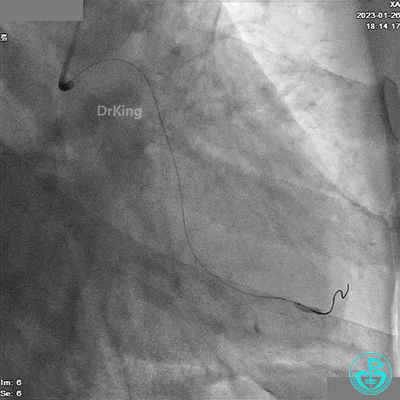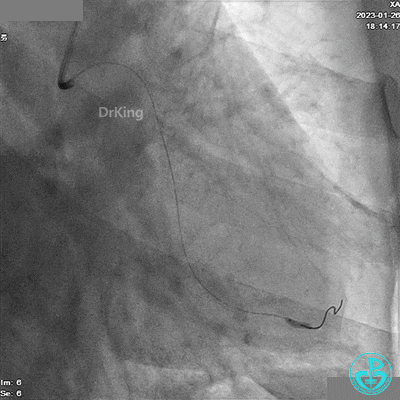
LCX分支1.5×15mm球囊低压扩张。
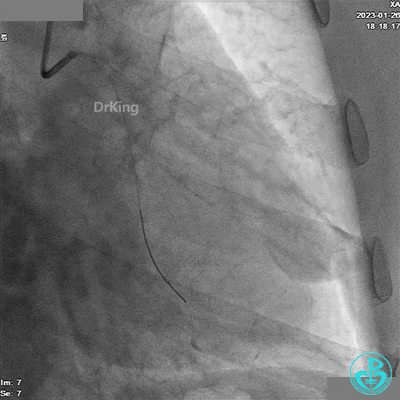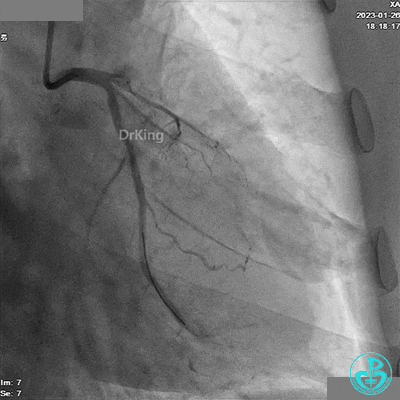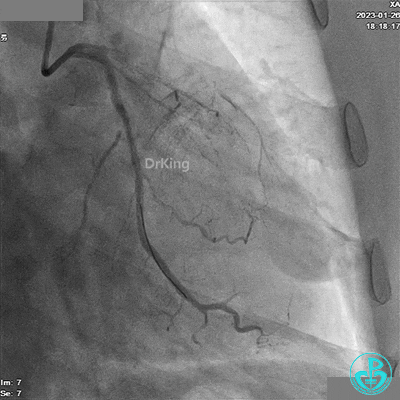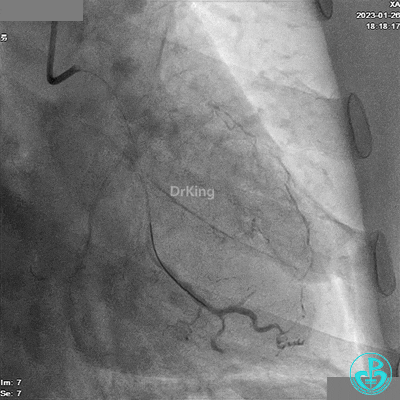
造影LCX开通,TIMI血流3级,可见LCX向LAD有侧支供血,应用VT、XT导丝反复尝试LAD未开通,考虑为慢性闭塞。
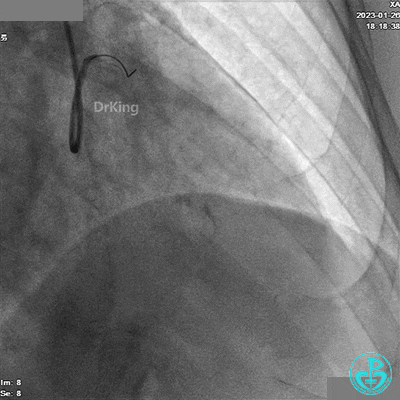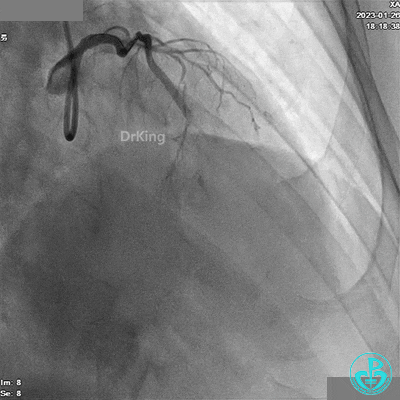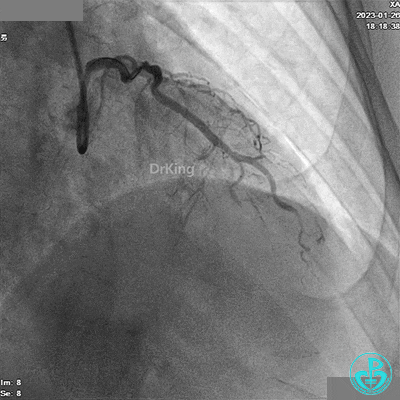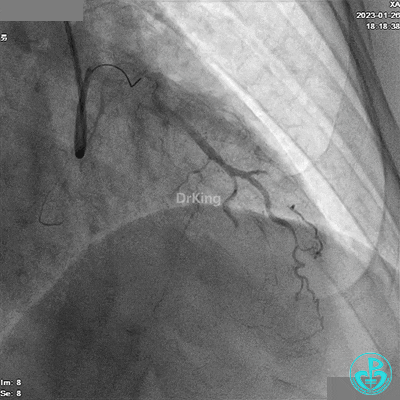

患者胸痛发作,给予吗啡,造影RCA弥漫高度狭窄。

JR 3.5指引导管,XT导丝送至RCA远端。

应用1.5×15mm球囊由远及近预扩张。


应用2.0×15mm球囊由远及近预扩张。
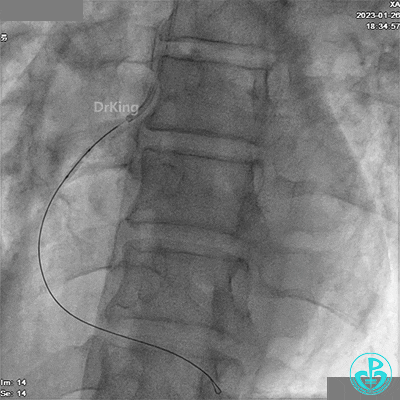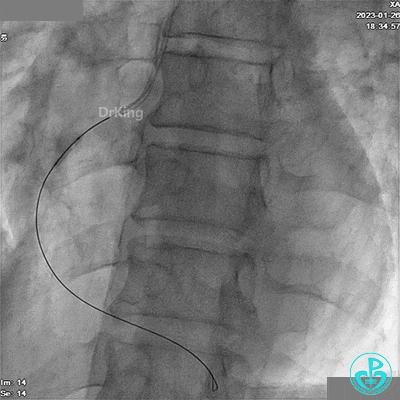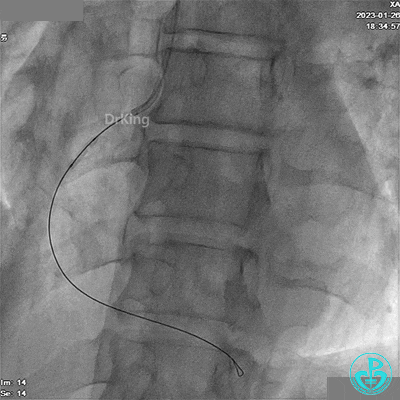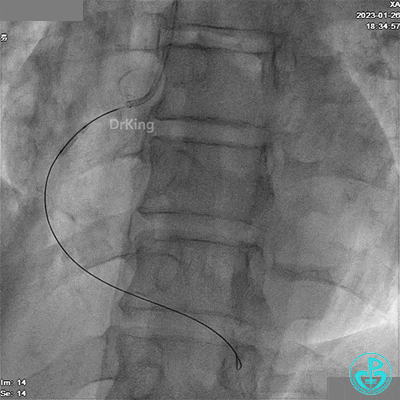
应用2.5×10mm切割球囊由远及近预扩张。
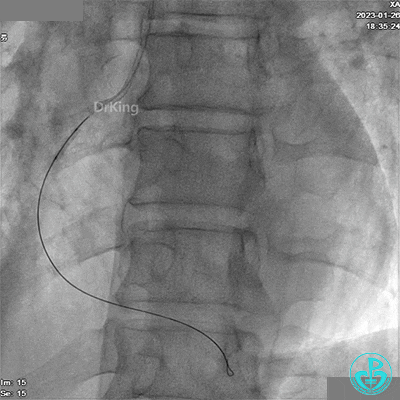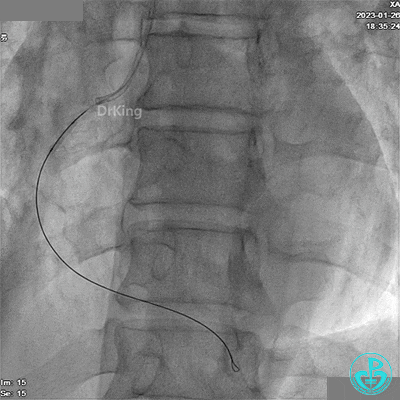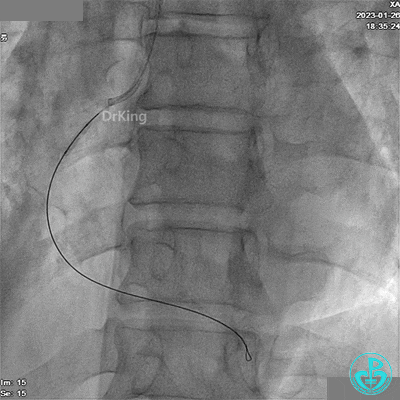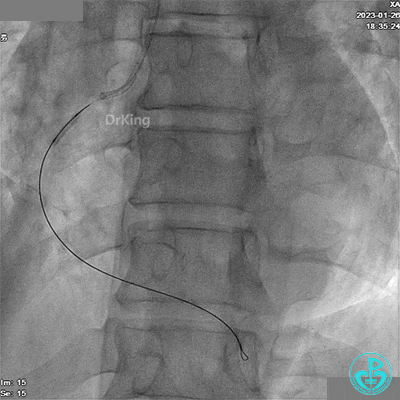
RCA远段仍有高度狭窄。
应用2.5×15mm后扩张球囊进行扩张。
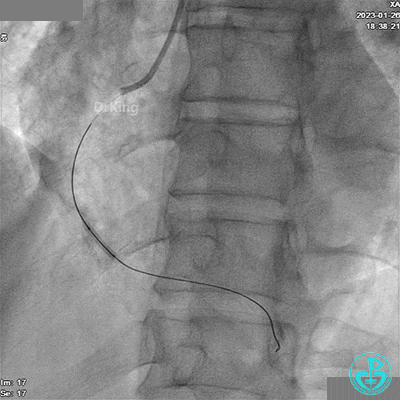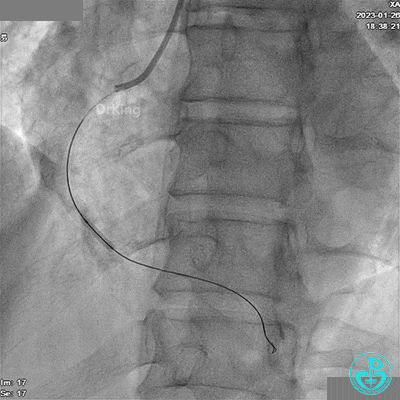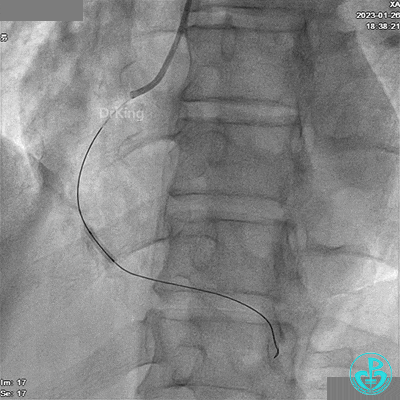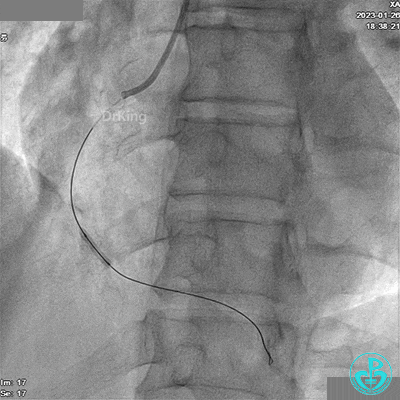
给予硝酸甘油后造影示RCA TIMI血流3级。
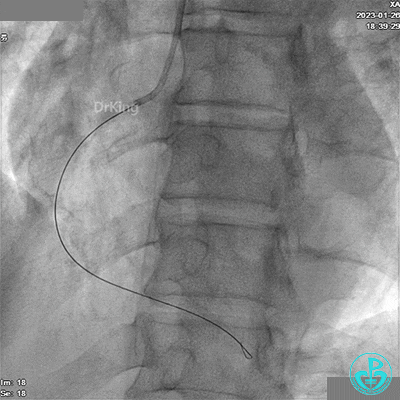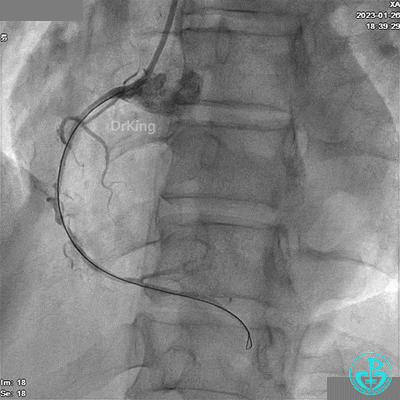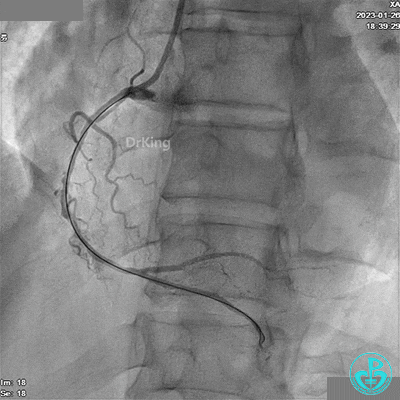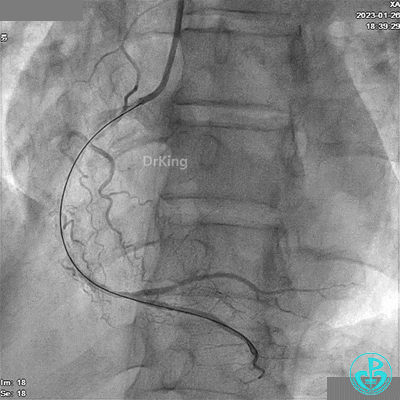

LAD根部闭塞,LCX中段狭窄达70%。

术后情况
术后应用双联抗血小板、调脂、替罗非班,减轻心脏负荷等治疗。
术后第二天(24小时后):患者自诉咳鲜红色血痰,出现心悸、呼吸困难,端坐位呼吸,口唇发绀,双肺呼吸音粗,可闻及湿啰音。
给予吗啡、二羟丙茶碱、托拉塞米等对症处置。
家属要求转至上级医院,后死于转院途中。
讨论
1. 手术操作是否得当?
2. 死亡原因:
心衰发作?
LCX再闭塞?
RCA闭塞?
心脏破裂?


