Front Endocrinol:复发性妊娠丢失的新预后模型:甲状腺和血栓弹性图参数的评估
时间:2024-06-26 13:00:42 热度:37.1℃ 作者:网络
根据欧洲人类生殖与胚胎学会(ESHRE)指南,复发性妊娠丢失(RPL)被定义为妊娠24周之前两次或两次以上的妊娠丢失,无论是连续的还是非连续的,不包括异位妊娠和磨牙妊娠以及植入失败。它影响大约1%~5%的育龄妇女。研究表明,RPL的风险随着先前妊娠丢失的次数而增加。对于经历过三次或更多次流产的个体,在第二次妊娠后再次流产的几率为40%至80%。RPL的病因复杂,近50%的病例仍无法解释。已经研究了多种因素作为RPL的潜在原因,包括免疫因素、内分泌紊乱、子宫解剖异常和血栓前状态(PTS)。免疫因素在RPL中起重要作用。它们可能通过影响子宫内膜血管生成和激活免疫复合物和补体系统而导致胎盘异常发育和损伤。研究表明,抗b2糖蛋白I抗体可能通过降低Bcl-2/Bax比率和影响关键细胞存活途径间接促进RPL。
此外,在RPL患者中观察到人类白细胞抗原(HLA)-G和HLA- c的表达异常。这可能会干扰胎儿的免疫耐受,进一步加剧RPL的发生。

此外,研究表明,甲状腺状态与妊娠流产风险升高有关。甲状腺功能障碍是一种常见的内分泌紊乱,影响2-3%的育龄女性,被认为是RPL的潜在诱因。此外,怀孕期间较高水平的促甲状腺激素(TSH)被发现会使流产的风险增加60%。比较未怀孕的RPL妇女和年龄匹配的对照组的甲状腺功能显示,RPL妇女的甲状腺功能减退发生率(4.29%)高于对照组(0.61%)。RPL患者的孕前甲状腺功能障碍筛查已被提出,但尚未得到充分研究的支持。
血栓描记仪(Thrombelastograph, TEG)是一种整体评价凝血和纤溶动态过程的试验,仅用少量患者全血即可动态监测整个凝血过程。TEG已被广泛应用,并被证明在体外循环、弥漫性血管内凝血和肾移植过程中监测凝血和纤维蛋白溶解是有效的。PTS是持续性高凝块导致血栓形成的倾向,是一种导致止血、凝血和抗凝过程失衡的病理过程,与RPL的发展密切相关。研究表明,50% ~ 65%的RPL孕妇血液处于高凝状态,使子宫和胎盘动脉血流阻力增大,微血管血栓形成,胎盘血流灌注不足,导致胚胎或胎儿因缺血而停止发育而导致妊娠丢失。然而,TEG在RPL中的研究很少(21,22),特别是其参数在评估后续妊娠结果中的应用。研究发现妊娠前最大振幅(MA)值可预测RPL的未来妊娠结局,其曲线下面积(AUC)为0.7 (95%CI 0.59-0.82),提示妊娠前TEG参数在预测RPL患者后续妊娠结局中的潜在价值值得进一步研究。
以前的RPL妊娠结局预测模型主要集中在传统的风险因素上,如产妇年龄、生育史和以前的流产。然而,他们没有充分考虑其他可能影响妊娠结局的因素,如甲状腺过氧化物酶抗体(TPOAb)、TSH和TEG参数。这限制了对RPL患者未来妊娠管理策略优化的需要。此外,一些基于免疫因素的预测模型对患者来说可能是昂贵的,而甲状腺功能检查和TEG检查在临床上是有效的、可靠的和具有成本效益的预测指标。此外,值得注意的是,一些研究存在局限性,例如缺乏外部验证。这些因素限制了模型的推广及其在临床实践中的适用性。因此,我们建议建立一个包括孕前甲状腺功能和TEG测试参数的预测模型来评估RPL患者后续妊娠的风险。这将有助于及时和适当的干预措施,以改善RPL妊娠的结果。
本研究旨在确定与孕前甲状腺功能和TEG检查相关的变量,并进一步建立预测模型,作为评估RPL患者后续妊娠丢失风险的科学便捷工具。
方法:在这项回顾性研究中,我们分析了2020年9月至2022年12月在中国兰州大学第二医院治疗的575例RPL患者的病历,作为培训队列。我们还纳入了2020年1月至2022年7月期间瑞安市人民医院的272例RPL患者作为外部验证队列。预测因素包括孕前甲状腺功能和TEG检查参数。研究结果为妊娠24周前的妊娠丢失。采用最小绝对收缩、选择算子回归和逐步回归分析进行变量选择,采用多变量logistic回归建立预测模型。该研究使用曲线下面积(AUC)、校准曲线和决策曲线分析来评估模型的性能。此外,还构建了动态和静态图,以提供模型的可视化表示。
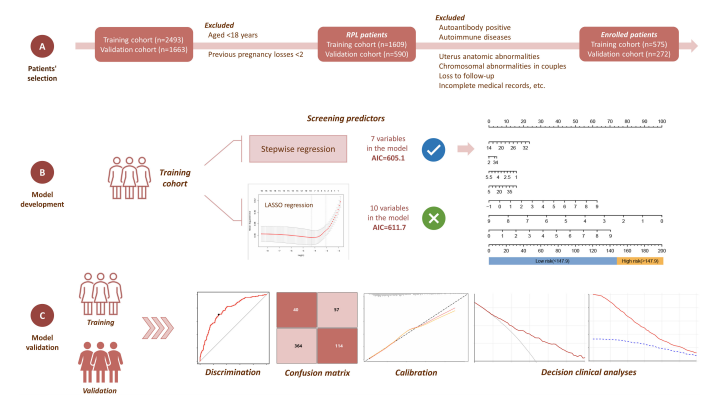
研究工作流程概述
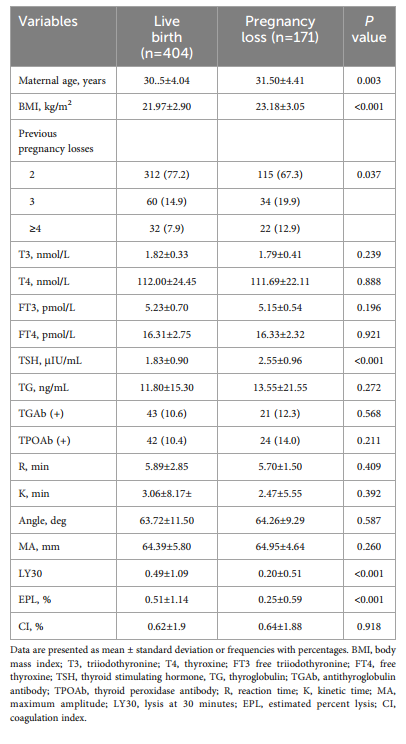
培训队列中活产组和流产组的基线和临床特征比较。
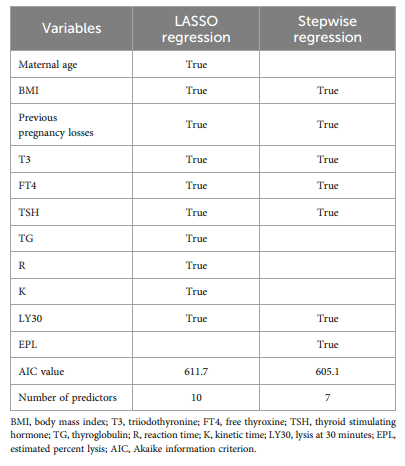
使用LASSO和逐步回归选择预测变量
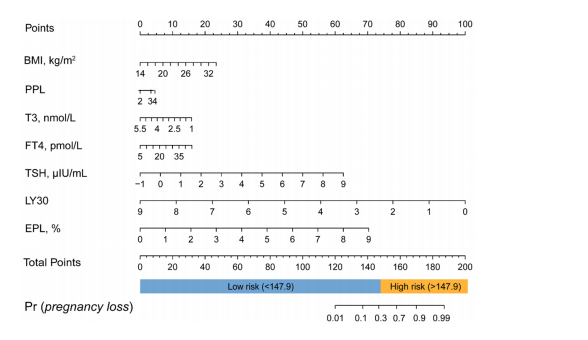
预测RPL患者后续妊娠丢失风险的Nomogram。PPL,以前的流产
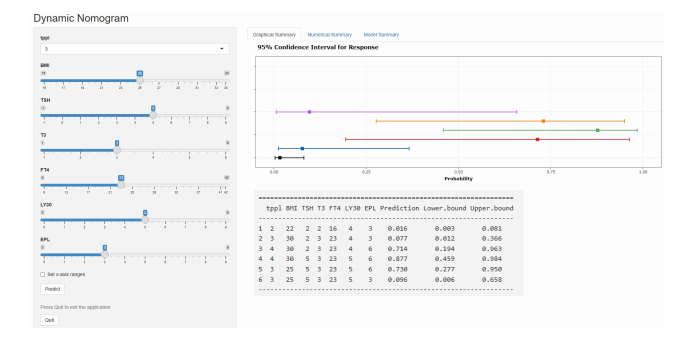
预测RPL患者后续妊娠流产概率的基于网络的动态图
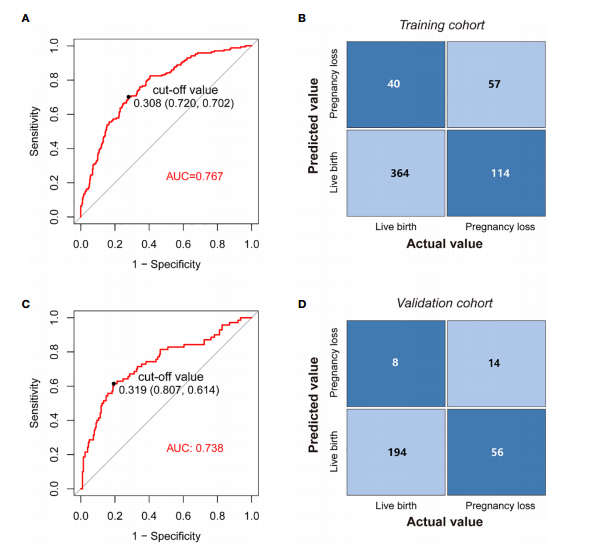
图的应用。(A)模型在训练队列中的ROC曲线。(B)用于评估培训队列中预测风险与实际妊娠丢失风险之间差异的混淆矩阵。(C)验证队列nomogram ROC曲线。(D)用于评估验证队列中预测风险与实际妊娠丢失风险之间差异的混淆矩阵。
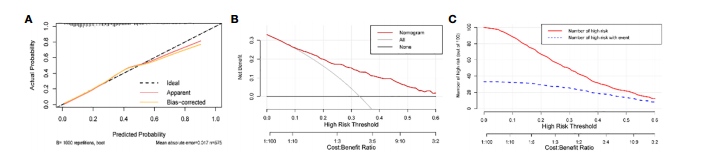
训练队列中nomogram校正及临床应用。(A)校准曲线。(B)临床决策曲线。例如,通过将风险阈值设置为40%,该模型可以在不增加假阳性的情况下,从100例RPL患者中识别出大约10例将经历妊娠流产。(C)临床影响曲线。例如,当以40%的风险阈值预测100个人时,该模型将确定约31个人为高风险,其中约20人是真正的阳性。曲线显示,在高风险阈值设置下,该模型仍然可以有效地识别出实际会发生流产的个体
结果:建立模型的预测因子为体重指数、既往妊娠损失、三碘甲状腺原氨酸、游离甲状腺素、促甲状腺激素、30分钟溶解、估计溶解率,模型采用多变量logistic回归,赤池信息准则最小值为605.1。模型判别性较好,AUC为0.767 (95%CI为0.725 ~ 0.808),Hosmer-Lemeshow检验显示预测变量的拟合性较好,P值为0.491。同样,外部验证证实该模型具有良好的性能,AUC为0.738。此外,临床决策曲线在预测模型中显示出正的净收益。同时,我们创建的网页版本很容易使用。风险分层结果显示,风险评分>147.9的高危患者流产几率较高(OR=6.05, 95%CI 4.09-8.97)。
结论:该图较好地预测了RPL患者未来流产的风险,可作为临床医生识别高危患者的依据,为RPL的妊娠管理提供参考。
原文来源:Fangxiang, Mu; Huyan, Huo; Chen, Wang;A new prognostic model for recurrent pregnancy loss: assessment of thyroid and thromboelastograph parameters.Front Endocrinol (Lausanne) 2024;15(0):1415786


