不同体质量指数PCOS患者临床特征与糖脂代谢的关系研究!
时间:2024-09-22 06:02:40 热度:37.1℃ 作者:网络
【摘要】
目的 比较多囊卵巢综合征(PCOS)患者不同体质量指数(BMI)组间内分泌激素水平、糖脂代谢参数及临床表现的差异,探讨抗苗勒管激素(AMH)与BMI等指标的相关性。
方法 选取2020年1月至2022年10月在扬州市妇幼保健院确诊并治疗的167例PCOS患者为研究对象。根据患者不同的BMI分为3组:18.5 kg/m2<BMI<24.0 kg/m2为正常体重组(n=14)、24.0 kg/m2≤BMI<28.0 kg/m2为超重组(n=25)、BMI≥28.0 kg/m2为肥胖组(n=128),比较3组患者的一般情况、内分泌激素水平、糖脂代谢相关参数及临床表现。采用Pearson相关性分析,分析BMI与内分泌激素水平及糖脂代谢指标之间的关系;分析AMH对PCOS患者卵巢多囊样改变的影响。
结果 肥胖组患者的臀围(HC)、腰围(WC)、腰臀比(WHR)等显著高于正常体重组(P<0.05)。肥胖组患者的血清LH/FSH、LH、AMH和性激素结合球蛋白(SHBG)水平均显著低于正常体重组(P<0.05)。肥胖组血清总胆固醇(TC)、低密度脂蛋白(LDL)和空腹血糖(FPG)水平显著高于其他两组(P<0.05);正常体重组高密度脂蛋白(HDL)和25-羟维生素D3(25-OH-D3)水平显著高于其他两组(P<0.05),而甘油三酯(TG)、尿酸(UA)、空腹胰岛素(FINS)和稳态模型胰岛素抵抗指数(HOMA-IR)显著低于其他两组(P<0.05)。肥胖组临床表现中黑棘皮、糖耐量受损和代谢综合征的发生率显著高于其他两组(P<0.05)。Pearson相关性分析结果显示,PCOS患者的BMI与AMH、FPG、FINS、HOMA-IR、TG、TC、HDL、LDL均存在统计学相关性(P<0.05),PCOS患者血清AMH和25-OH-D3存在显著负相关(r=-0.245,P=0.005)。卵巢多囊样改变PCOS患者的AMH水平显著高于无多囊样改变的患者[(6.78±2.74)ng/ml vs.(5.68±2.37)ng/ml,P<0.05]。
结论 肥胖PCOS患者更易出现内分泌紊乱和糖脂代谢异常。BMI值越高者,其内分泌紊乱更加明显,更容易导致代谢综合征;AMH水平越高者,更易发生卵巢多囊样改变。
多囊卵巢综合征(PCOS)是育龄期女性常见的内分泌代谢疾病,发病率为6%~20%,且呈现出上升趋势。PCOS常见的临床表现包括排卵障碍、卵巢多囊样改变、月经异常、不孕、高雄激素血症、多毛、黑棘皮等代谢异常,影响广大女性的健康与生活质量。
生活方式或饮食习惯、环境污染、遗传、肠道生态失调、神经内分泌改变和肥胖等与PCOS的发生有关,这些因素可能通过引起高胰岛素血症、氧化应激、高雄激素血症、卵泡发育受损和月经周期不规律等导致代谢综合征的发生。PCOS患者的临床特征、内分泌激素水平、糖脂代谢指标与体质量指数(BMI)的关系已经成为研究热点,PCOS患者大多数伴有腹型肥胖以及严重的糖脂代谢异常,对生殖功能、心血管系统及消化系统均具有远期危害。由于PCOS病程长,部分患者早期可能没有识别,直至生育期阶段才来就诊,对这类患者需更加重视。
本文通过比较PCOS患者不同BMI组间内分泌激素水平、糖脂代谢参数及临床表现的差异抗苗勒管激素(AMH),探讨抗苗勒管激素(AMH)与BMI等指标的相关性,为PCOS患者的个体化治疗提供依据。
资料与方法
一、研究对象
选取2020年1月至2022年10月在扬州市妇幼保健院确诊并治疗的PCOS患者为研究对象。
纳入标准:(1)符合2003年鹿特丹PCOS诊断标准;(2)年龄18~35岁。排除标准:(1)存在其他疾病导致的排卵障碍,包括功能性下丘脑性闭经、高催乳素血症、甲状腺疾病、早发性卵巢功能不全等;(2)存在其他可能引起高雄激素血症或者高雄激素症状者,包括先天性肾上腺皮质增生症、库欣综合征、卵巢或肾上腺分泌雄激素的肿瘤、卵泡膜细胞增殖症、特发性多毛症、药物性高雄激素血症及其他相关肿瘤者;(3)3个月内有激素类药物使用史。
共纳入167例PCOS患者。根据不同BMI分为3组:18.5 kg/m2<BMI<24.0 kg/m2为正常体重组(n=14)、24.0 kg/m2≤BMI<28.0 kg/m2为超重组(n=25)、BMI≥28.0 kg/m2为肥胖组(n=128)。
二、研究方法
1.胰岛素释放试验(INS):晨起空腹采集静脉血,患者于5 min内将75 g葡萄糖喝完后抽血,采用化学发光免疫分析仪(贝克曼库尔特,美国)测定30 min(I30)、60 min(I60)、120 min(I120)、180 min(I180)胰岛素水平。
2.检测糖脂代谢参数:晨起空腹采集静脉血,采用全自动生化分析仪(深圳迈瑞)测定高密度脂蛋白(HDL)、低密度脂蛋白(LDL)、总胆固醇(TC)、甘油三酯(TG),尿酸(UA)、25-羟维生素D3(25-OH-D3)、空腹血糖(FPG)、空腹胰岛素(FINS)。计算稳态模型胰岛素抵抗指数(HOMA-IR),HOMA-IR=FPG×FINS/22.5。
3.内分泌激素水平测定:所有月经规律的患者于月经周期第2天或第3天晨起空腹采血,月经不规律的患者任意时间晨起空腹采集血样,采用全自动生化分析仪(贝克曼库尔特,美国)测定LH、FSH、孕酮、睾酮(T)、抗苗勒管激素(AMH)、性激素结合球蛋白(SHBG)水平。
4.代谢综合征判断标准:代谢综合征诊断标准如下:(1)腹型肥胖:女性腰围(WC)≥85 cm;(2)高血糖:FPG≥6.1 mmol/L或糖负荷后2 h血糖≥7.8 mmol/L;(3)高血压:血压≥130/85 mmHg;(4)血脂代谢异常:空腹TG≥1.70 mmol/L或空腹HDL<1.04 mmol/L。符合以上组成成分中的3项及以上即可诊断。
5.主要观察指标:比较各组患者的一般情况、内分泌激素水平及糖脂代谢参数、临床表现等。(1)一般情况包括:年龄、WC、臀围(HC)、收缩压(SBP)、舒张压(DBP),计算腰臀比(WHR);(2)内分泌激素水平及糖脂代谢参数包括:LH、FSH、孕酮、T、AMH、SHBG、HDL、LDL、TC、TG、UA、25-OH-D3;(3)临床表现包括:多毛、痤疮、黑棘皮、糖耐量受损、口服葡萄糖耐量试验(OGTT)异常、卵巢多囊样改变、代谢综合征等。
三、统计学方法
采用SPSS 22.0软件进行数据的统计学分析。符合正态分布的计量资料以均数±标准差()表示,组间比较采用独立样本t检验;计数资料以率/构成比(%)表示,组间比较采用卡方检验。采用Pearson相关性分析BMI与分泌激素及糖脂代谢指标的相关性。P<0.05为差异有统计学意义。
结 果
一、各组PCOS患者一般资料比较
3组患者的年龄比较无显著性差异(P>0.05);肥胖组患者的HC、WC、WHR、DBP和SBP水平均显著高于正常体重组(P<0.05)(表1)。
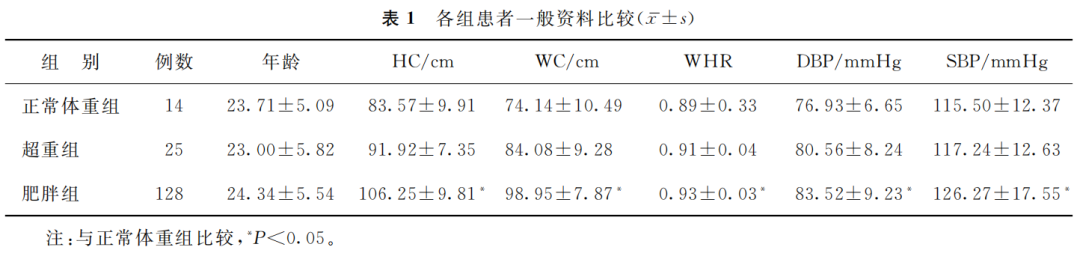
(表1)
二、各组PCOS患者内分泌激素水平及糖脂代谢参数比较
1.内分泌激素水平比较:肥胖组血清LH、LH/FSH、AMH和SHBG水平显著低于正常体重组(P<0.05),血清T水平显著高于正常体重组(P<0.05);肥胖组血清孕酮水平显著高于超重组(P<0.05)(表2)。
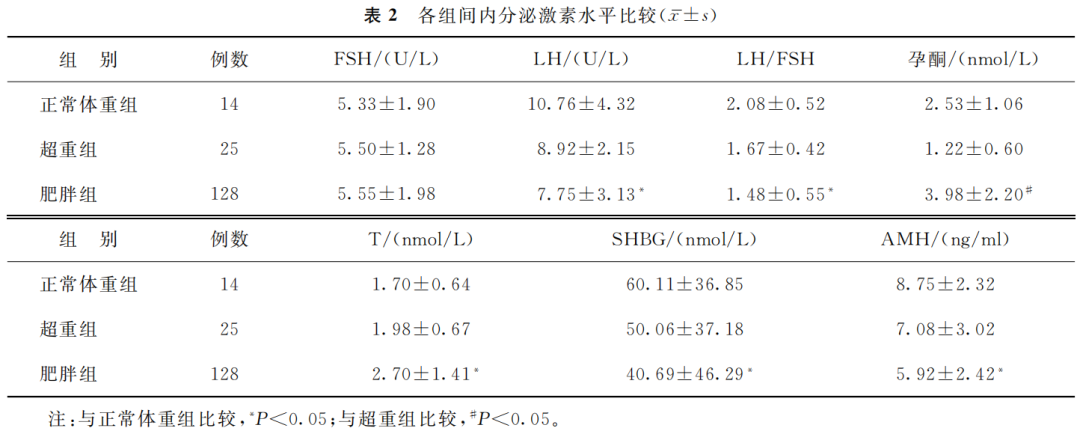
(表2)
2.糖脂代谢指标比较:肥胖组血清TC、LDL和FPG水平显著高于其他两组(P<0.05);超重组血清TG水平显著高于其他两组(P<0.05);正常体重组血清HDL和25-OH-D3水平显著高于其他两组(P<0.05),而TG、UA、FINS和HOMA-IR显著低于其他两组(P<0.05)(表3)。
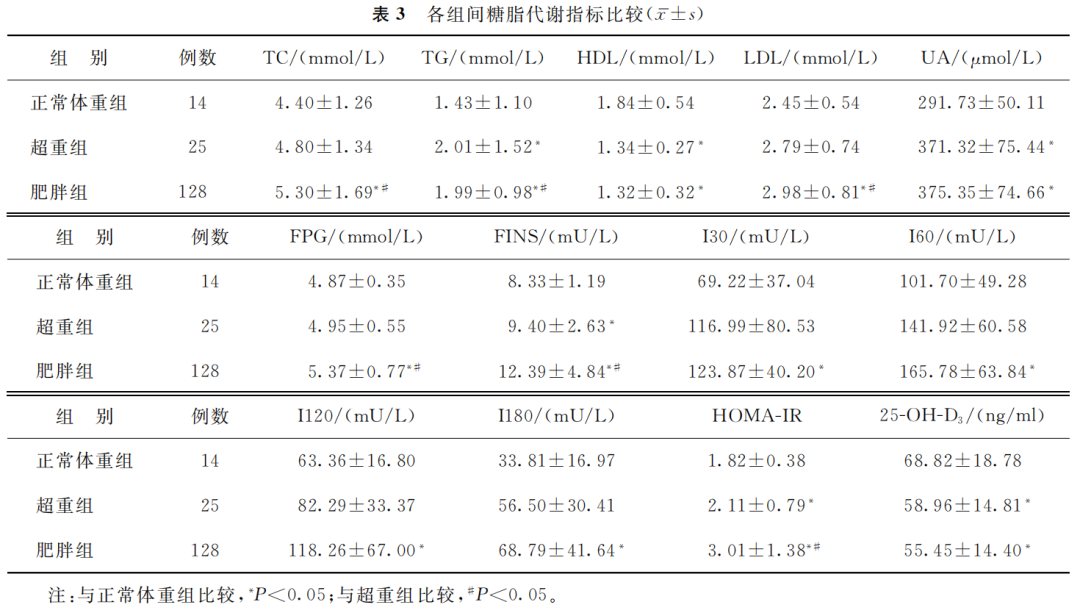
(表3)
三、BMI与内分泌激素水平及糖脂代谢指标的相关性分析
Pearson相关性分析结果显示,PCOS患者的BMI与AMH、FPG、FINS、HOMA-IR、TG、TC、HDL、LDL均存在统计学相关性(P<0.05)(表4)。
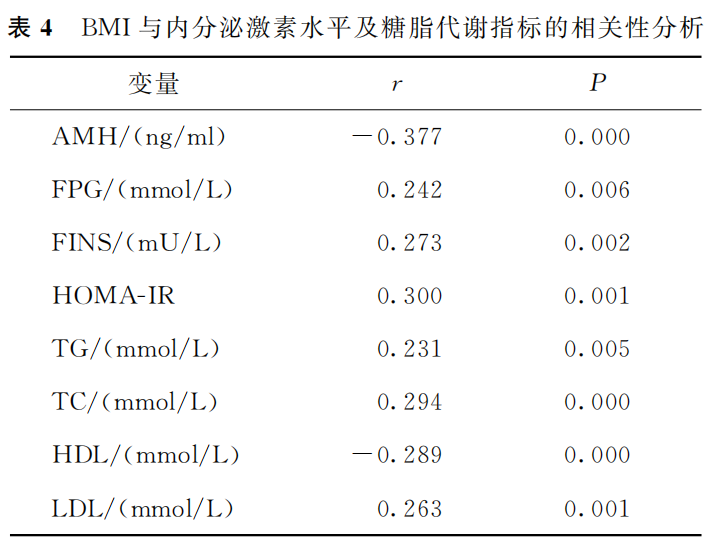
(表4)
四、各组PCOS患者临床表现比较
肥胖组患者临床表现中的黑棘皮、糖耐量受损和代谢综合征的发生率显著高于其他两组(P<0.05)(表5)。
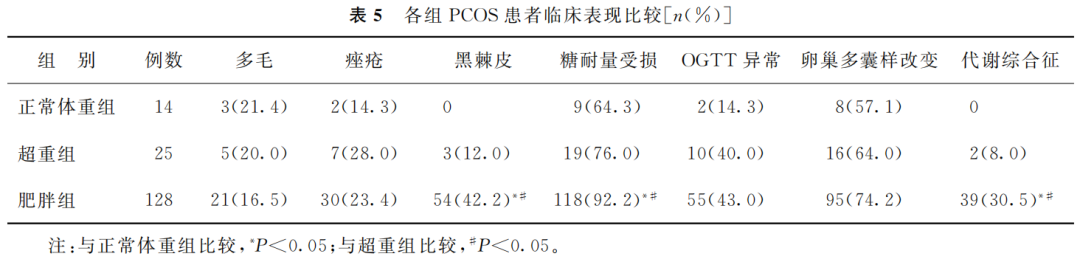
(表5)
五、PCOS患者AMH与25-OH-D3及临床表现是否多囊样改变的关系
1.PCOS患者AMH与25-OH-D3相关性分析:Pearson相关性分析结果显示,PCOS患者血清AMH和25-OH-D3存在显著负相关(r=-0.245,P=0.005)。
2.PCOS患者超声检查是否多囊样改变与AMH之间的关系:本研究纳入的PCOS患者中超声结果显示卵巢多囊样改变的119例,无多囊样改变的48例。卵巢多囊样改变组血清AMH水平显著高于无多囊样改变组[(6.78±2.74)ng/ml vs.(5.68±2.37)ng/ml,P<0.05](图1)。
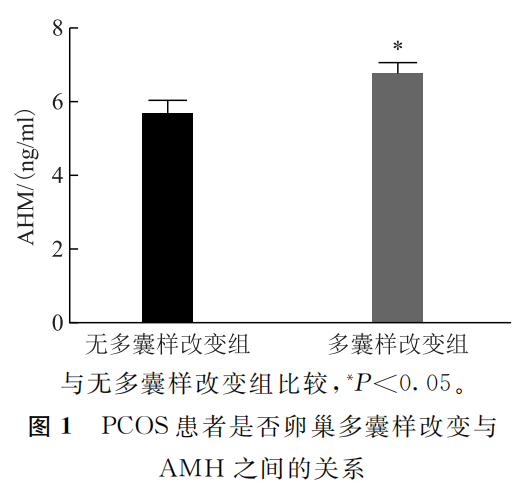
(图1)
讨 论
本研究共纳入167例PCOS患者,其中正常BMI占8.38%(14/167)、超重占14.97%(25/167)、肥胖占76.65%(128/167)。肥胖是引起PCOS患者胰岛素抵抗(IR)的一个重要因素。有数据显示,38%~88%的PCOS女性为超重或肥胖。PCOS和肥胖之间的关系很复杂,涉及多种因素之间的相互作用。对于高BMI伴或不伴有不孕症的PCOS患者,国际指南推荐改变生活方式,其中体重管理可作为一线治疗方案。
有研究发现,减轻PCOS患者的体重可以改善高雄激素血症、生殖功能和代谢参数。有证据表明,控制体重对改善超重或肥胖女性的生育能力有一定的影响。Haase等分析调查发现,PCOS患者的BMI与临床妊娠率之间有着密不可分的关系,BMI指数越高,临床妊娠率越低。超重或肥胖妇女降低体重不仅可以提高怀孕机会,还可以改善孕妇健康和妊娠结局。
改变生活方式是PCOS女性的基础治疗方法。有规律的体育锻炼、保持健康的体重、坚持健康的饮食习惯、戒烟,这些都是预防和治疗代谢性疾病的重要方法,在临床指南中也被推荐用于治疗各种疾病。高热量饮食和久坐不动的生活方式可能是PCOS病情恶化的原因。高糖饮食可能通过改变肠道菌群、诱发慢性炎症、增加IR和增加雄激素产生导致PCOS。
本研究结果显示,PCOS患者随着BMI的增加,UA水平呈现上升趋势,肥胖组的UA水平显著高于正常体重组(P<0.05)。付佐娣等研究发现,在高UA患者中,40.9%为超重,28.7%为肥胖。嘌呤代谢的最终产物是UA,其在人体的代谢平衡中有着重要的作用,肥胖患者内脏脂肪沉积,合成脂肪酸增加,引发UA合成过剩。UA作用于胰岛细胞及相关受体,导致胰岛细胞受损,胰岛素敏感性下降,引起IR和糖脂代谢紊乱等相关代谢性疾病。以上结果显示,UA可能具有预测PCOS患者糖脂代谢情况的临床价值。
本研究中,肥胖组PCOS患者TC、FPG、LDL水平显著高于其他两组(P<0.05),血清LH、LH/FSH、AMH和SHBG水平显著低于正常体重组(P<0.05)。有研究表明,糖尿病是PCOS的独立危险因素。本研究结果显示,肥胖组PCOS患者临床表现中糖耐量受损发生率显著高于其他两组(P<0.05)。血脂异常主要反映为TG水平升高和HDL水平降低,是PCOS患者中最常见的代谢异常。LDL水平升高,导致动脉粥样硬化脂蛋白增加,HDL不能清除过量的胆固醇,从而导致心血管疾病风险增加。高雄激素表型的血脂异常患病率更高。
本研究结果显示,PCOS患者AMH水平与BMI呈现负相关,AMH水平又与25-OH-D3呈现负相关(P<0.05)。Vagios等研究发现,PCOS患者的AMH水平与BMI呈现负相关;但也有研究表明两者存在正相关。目前,PCOS患者的AMH水平与BMI的相关性还没有达成共识,主要原因是由于BMI影响AMH水平的作用机制尚不明确,且可能与纳入研究的PCOS患者所在地区和环境等因素有关。
Zhao等研究发现,维生素D治疗可以降低PCOS患者血清AMH水平,并在体外受精中改善IR和胚胎质量。还有研究表明,维生素D缺乏与PCOS的发生有一定关系。维生素D水平与PCOS患者糖脂代谢指标具有相关性,补充维生素D和钙剂治疗可改善其糖脂代谢指标。因此,维生素D已被探索用于PCOS的治疗。维生素D也可以降低肥胖PCOS患者的多毛评分和雄激素水平。然而,潜在的机制还没有得到明确解释,且不同剂量的维生素D可能有不同的效果,因此后续仍需要可靠的研究来确定合适的剂量。
本研究数据表明,卵巢多囊样改变组的血清AMH水平明显升高。AMH水平能够评估卵巢储备功能,有抑制卵泡发育的作用,建议在临床工作中,可以联合BMI增高作为PCOS女性代谢综合征和生殖功能障碍的评价指标。Pearson相关性分析结果显示,AMH与BMI呈负相关(r=-0.377,P=0.000),随着BMI的增加,卵巢储备功能出现减退,肥胖患者较正常体重患者卵巢储备功能下降,特别是肥胖型患者内分泌激素水平紊乱,生殖功能障碍风险升高。
本研究中,超重组或肥胖组更容易有高雄激素血症及其临床表现,且肥胖组和正常体重组PCOS患者间SHBG水平差异有统计学意义(P<0.05),与临床表现相呼应。这可能是由于PCOS伴高雄激素血症患者抑制肝脏产生SHBG,降低了血液循环中SHBG的浓度,导致游离T水平增高。Lim等研究发现,PCOS患者肥胖导致代谢综合征患病率显著增加。本研究结果与之一致,肥胖组PCOS患者更容易合并代谢综合征。
综上所述,肥胖组PCOS患者更易出现内分泌紊乱和糖脂代谢异常。BMI值越高,PCOS患者的内分泌紊乱更加明显,更容易导致代谢综合征;AMH水平越高,PCOS患者更易发生卵巢多囊样改变。
文章来源:蒋荣,徐扬.不同体质量指数PCOS患者临床特征与糖脂代谢的关系研究[J].生殖医学杂志,2024,33(8):1038-1044.


