罕见病专栏|青年女性反复视力下降,妊娠期意识障碍——视神经脊髓炎谱系病
时间:2025-02-18 12:09:28 热度:37.1℃ 作者:网络
1 资料
患者女,22岁,职业为会计,因反复"视力下降1年9个月,思睡3 d"于2019年4月4日入院。患者2017年7月无明显诱因突然出现右眼疼痛,程度尚可忍受,伴有右眼视力下降,具体程度不详,于当地医院诊断为"球后视神经炎",予以激素治疗(名称不详,最大剂量16片),服用3个月后停药,视力基本恢复正常。1年后(2018年7月)患者突然出现左眼视力下降,伴眼球转动时疼痛,于当地眼科医院就诊后,予以醋酸泼尼松30 mg治疗,视力有所恢复。2018年11月患者再次出现双眼视力下降,看不清眼前物品,看手机时需要放大字体,拉近距离方可看清。2019年3月11日患者睡醒后感睁眼困难,勉强用力睁开眼睛时,有视物重影、头晕,需他人牵扶方能行走;同时出现右侧肢体麻木无力,行走拖步,右手无法持物,就诊于当地医院,头颅MRI示"颅内多发异常信号"。予维生素B1治疗5 d效果不明显,随后至我院住院治疗。入院时查AQP4抗体阳性,诊断为"视神经脊髓炎谱系疾",予"丙球 20 g"冲击治疗5 d后症状好转,双眼视力从仅可见眼前指数恢复至可看清1 m指数,可独自行走。出院1周后,患者症状再次逐渐加重,右侧肢体麻木无力,不能行走,双眼睑下垂,难于睁眼,精神疲倦,每日多数时间处于卧床睡眠状态,可唤醒,并部分配合家人对答,为进一步诊治再次收入我科。既往史、个人史无特殊。月经史:平素月经周期约30 d,末次月经2018年9月25日,怀孕27+周。家族史无特殊。
入院查体:体温36.5℃,脉搏72次/min,呼吸18次/min,血压91/61 mmHg,心肺查体无特殊,腹部膨隆,嗜睡,可部分配合回答问题和执行指令,帮助患者打开眼睑后可见眼前指数,双上睑下垂,不能睁眼,双侧眼球各向运动检查不能配合,左侧瞳孔8mm,右侧瞳孔7mm,双眼直接间接对光反射消失,双侧鼻唇沟对称,伸舌居中,右侧肢体近端肌力3级,远端肌力2级,右侧偏身深浅感觉减退,双上肢腱反射减弱,双下肢Babinski’s征及Pussep’s征阳性。脑膜刺激征阴性。
入院后诊治:入院查血常规、尿常规、大便常规、出凝血常规、肝肾功能、急诊生化、心梗组合等基本正常。腰椎穿刺:初压120 mmH₂O,脑脊液生化组合、脑脊液常规检查、脑脊液找菌、产前IgM组合基本正常。外送查血清AQP4抗体:阳性1:10。2019年4月4日头颅及视神经MR平扫:双侧丘脑、中脑斑片状异常信号及左侧视神经眶内段异常信号,符合视神经脊髓炎改变(图1A)。入院后予以免疫球蛋白20 g静脉注射每天1次(5 d)、甲强龙 500 mg静脉注射每天1次(3 d)冲击治疗,症状不能控制仍加重。2019年4月11日复查头颅MR平扫+DWI:双侧丘脑、中脑斑片状异常信号及左侧视神经眶内段异常信号,前者范围较前稍扩大(图1B)。住院期间患者意识状态由嗜睡进展到浅昏迷,并出现阵发性交感神经兴奋症状及中枢性高热,最高体温40.4℃。产科会诊后,考虑母婴安危, 2019-年4月19日行全麻下子宫下段剖宫产术(孕29周+6 d)。新生儿Apgar评分4分转为9分后于温箱观察,一般情况好。剖腹产术后予患者以溴隐亭、心得安、郝智及迭力控制阵发性交感神经兴奋症状,2019年4月20日起予安道生(环磷酰胺) 0.2 g 静脉注射隔天1次治疗。2019年4月25日复查头颅MR结果提示:双侧额叶皮层下、双侧丘脑及大脑脚多发异常信号(图1C)。与4月11日磁共振(图1B)比较,病灶稍缩小。2019年4月25日起行血浆置换治疗(隔天1次,共5次)。患者症状逐步改善,交感神经兴奋发作频率明显减少,行第5次血浆置换后意识状态由浅昏迷转为昏睡,间断性清醒,清醒时可配合回答简单问题及执行部分指令动作。完成血浆置换治疗后,持续激素加免疫抑制剂治疗并进行康复训练,2019年6月患者能独自行走,持物正常,言语交谈如常人。双上眼睑下垂遮盖一半瞳孔,双侧瞳孔较前明显恢复正常,约4~5 mm,对光反射存在。早产儿于温箱护理观察1个月后出院。
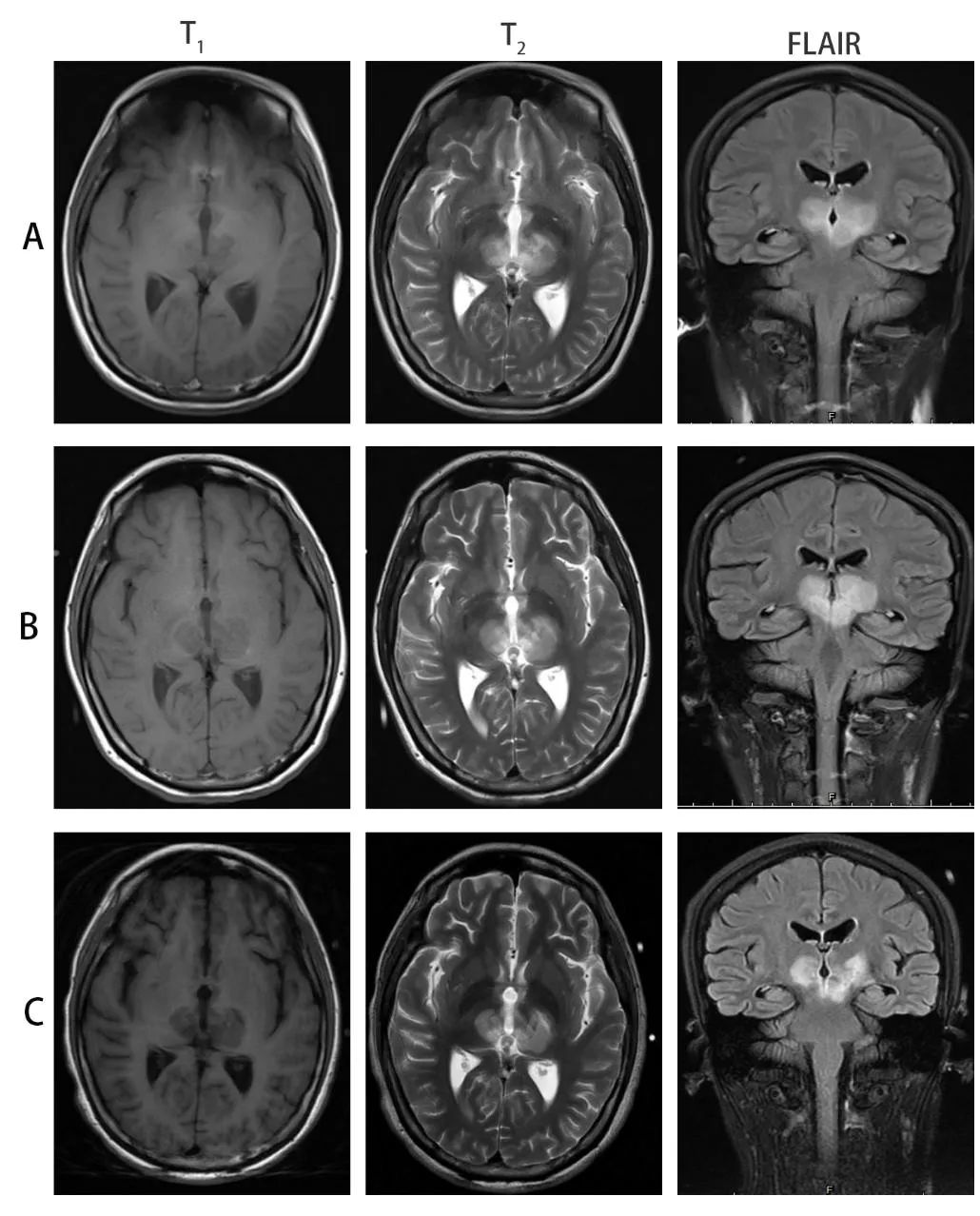
图1 患者不同时期头颅MR表现(A为2019年4月4日结果,B为2019年4月11日结果,C为2019年4月25日结果,D为2020年1月13日结果)
2 讨论
本例患者诊断为神经脊髓炎谱系病(neuromyelitis optica spectrum disorders, NMOSD),是临床上较少的危重病例。患者发病1年余,诊断不明确,治疗不规范。在妊娠期复发,症状急剧加重,出现意识障碍、生命体征不平稳及阵发性交感神经兴奋症状,威胁患者本人及胎儿生命。患者在妊娠期对激素和免疫球蛋白冲击治疗有短暂效果,但随后病情进展,逐渐进入昏迷状态。急诊手术提前终止妊娠后,予患者进行规范血浆置换、免疫抑制剂及激素治疗,症状逐渐稳定且意识情况好转,约1个月后恢复至生活自理,早产儿体健。整体治疗效果好。
2.1 关于NMOSD的诊断
很多神经系统疾病都属于罕见病,即使如脑卒中、癫痫等常见疾病,也有罕见病因,诊断难度较高。NMOSD是世界罕见病知识库网站(www.orpha.net)收录的罕见病。2018年5月22日国家发布的第一批121种罕见病目录中,也将视神经脊髓炎列入其中[1]。重症型NMOSD治疗困难,患者需进入重症监护病房使用呼吸机等进行生命支持。发生于妊娠期的NMOSD患者的治疗因受胎儿等情况限制具有更高难度。根据2015年的诊断标准,本例临床症状符合核心临床特征中的两条:视神经炎及急性间脑临床综合征。其血清AQP4两次均为阳性(1:10)并可排除其他疾病。且从最终转归看对血浆置换、激素及免疫抑制剂治疗效果好,病灶可缩小,符合NMOSD的临床特点。患者入院时处于妊娠晚期,病情危重,无法耐受长时间MRI检查,未行脊髓磁共振检查,是否有脊髓受累不明确。本例从首次出现视力下降到确诊经历了1年9个月,病程中有多次复发-缓解,并逐渐加重的过程。但因早期症状仅局限与视力下降,仅被诊断为视神经炎,曾行不规范激素治疗。患者妊娠期病情急性加重,行头颅MR检查,可见双侧丘脑、中脑斑片状异常信号及左侧视神经眶内段异常信号,AQP4抗体阳性,最严重时处于中到深昏迷状态,并出现了阵发性交感神经过度兴奋综合征的表现,患者本人生命体征不平稳,并有导致胎儿缺血缺氧风险,病情极其危重。患者病情于妊娠期迅速进展,病灶集中于中线结构,免疫球蛋白和激素治疗效果不佳,尚需与肿瘤性疾病(如淋巴瘤)相鉴别。病灶累及间脑及中脑,生命体征不平稳,治疗极具难度。保证患者本人的生命体征平稳和胎儿的顺利出生是两大难题,属于危重类型的NMOSD。
2.2 妊娠期NMO特点
流行病学调查结果显示NMO患者女性明显多于男性(比例约为3:1),且多数首发于育龄期[2]。妊娠对于MS及NMO患者的影响截然不同,MS患者的妊娠过程通常复发比例低,产后3个月复发风险高[3-4]。NMO患者则在孕6到9个月及产后3个月均有高复发率[5-7]。本患者的复发出现在孕27周。妊娠对MS患者是良性过程,但对NMO疾病的作用是负面的,因此,不建议NMOSD患者妊娠[6-8]。NMO患者妊娠期并发症更多,且可出现严重的并发症如子痫及先兆子痫[9]。由于妊娠期患者雌激素及孕酮增高,导致TH2相关细胞因子及体液免疫的表达增高。因此发病机制与TH2相关细胞因子有关的疾病如系统性红斑狼疮及NMO患者在孕期均有可能出现复发比例增高[10],也有研究认为妊娠期胎盘有AQP4表达,NMO患者AQP4-IgG将对自身胎盘攻击,产生自身免疫反应[11-12]。
2.3 间脑损害后的阵发性交感神经兴奋症状
患者入院后予免疫球蛋白加激素冲击治疗,但病情无好转 并出现昏迷,作性心率快、血压高、高热、全身大汗及肢体僵硬等表现,胎儿缺血缺氧风险极高。因临床表现与癫痫强直发作相似,行视频脑电监测未见痫性放电。结合患者病灶部位主要累及间脑,考虑此为阵发性交感神经过度兴奋综合征(paroxysmal sympathetic hyperactivity, PSH)。PSH是由各种脑部疾病引起的一种以交感神经过度兴奋为主要特征的症候群[13]。临床上易误诊为癫痫或中枢性高热等。发病机制复杂,一般认为是脑损伤后使交感神经兴奋中枢脱离更高级中枢的控制所致[14]。因其有相应的对症治疗方法,因此早期识别具有重要的临床意义。患者处于妊娠晚期,识别PSH对患者自身的病情判断及胎儿分娩时机的确定极为重要。
2.4 妊娠期NMOSD的治疗
激素冲击及血浆置换是目前已知急性发作期的标准化治疗方式。在伴有严重症状的急性发作期,使用激素冲击并早期使用血浆置换,效果明显优于推迟进行血浆置换的患者[15]。已有研究指出,妊娠期NMOSD患者若无禁忌症,进行血浆置换治疗安全有效[9-10]。本例患者症状加重时已处于妊娠晚期,当时生命体征不平稳,考虑到对胎儿及孕妇的潜在影响,未能进行血浆置换和使用免疫抑制。在剖宫产后,立即予血浆置换、免疫抑制剂(环磷酰胺)及激素治疗,并予溴隐亭、加巴喷丁、巴氯芬等对症治疗PSH。患者病情明显缓解,并恢复到生活基本自理。
2.5 预防NMOSD复发
鉴于NMOSD 的疾病特点为在不断的复发中病情逐渐加重,确诊患者应尽早使用免疫抑制治疗以预防复发[16-17]。对于AQP4抗体阳性的患者,至少要使用5年以上,甚至终身服用以减少复发机会[18]。一线药物为硫唑嘌呤及利妥昔单抗,已有多项研究证明了它们的安全性和有效性;二线药物包括甲氨蝶呤、吗替麦考酚酯和糖皮质激素等[19-20],在缓解期的规律用药对预防复发至关重要。2019年2月美国食品和药物管理局刚刚批准依库珠单抗(Eculizumab),一种C5补体单抗,用于治疗AQP4-IgG阳性的NMOSD患者。III期临床试验PREVENT研究表明可使NMOSD复发率降低94.2%[21]。依库珠单抗已在美国、欧盟和日本获得治疗NMOSD的孤儿药资格,但在我国尚未被批准用于NMOSD,值得期待。
相关报道:https://ycpai.ycwb.com/amucsite/pad/index.html?from=singlemessage&isappinstalled=0#/detail/448116
参考文献
[1] 张抒扬. 中国第一批罕见病目录[M]. 人民卫生出版社, 2018.
[2] BOVE R, CHITNIS T. The role of gender and sex hormones in determining the onset and outcome of multiple sclerosis[J]. Mult Scler, 2014, 20(5): 520-526.
[3] CONFAVREUX C, HUTCHINSON M, HOURS MM, et al. Rate of pregnancy-related relapse in multiple sclerosis. Pregnancy in Multiple Sclerosis Group[J]. N Engl J Med,1998, 339(5): 285- 291.
[4] APLAN TB. Management of Demyelinating Disorders in Pregnancy[J]. Neurol Clin, 2019, 37(1): 17-30.
[5] KIM W, KIM SH, NAKASHIMA I, et al. Influence of pregnancy on neuromyelitis optica spectrum disorder[J]. Neurology, 2012, 78(16):1264-1267.
[6] FRAGOSO YD, ADONI T, BICHUETTI DB, et al. Neuromyelitis optica and pregnancy[J]. J Neurol, 2013, 260(10): 2614-2619.
[7] KLAWITER EC, BOVE R, ELSONE L, et al. High risk of postpartum relapses in neuromyelitis optica spectrum disorder[J]. Neurology, 2017, 89(22): 2238-2244.
[8] SHIMIZU Y, FUJIHARA K, OHASHI T, et al. Pregnancy-related relapse risk factors in women with anti-AQP4 antibody positivity and neuromyelitis optica spectrum disorder[J]. Mult Scler, 2016, 22(11): 1413-1420.
[9] NOUR MM, NAKASHIMA I, COUTINHO E, et al. Pregnancy outcomes in aquaporin-4-positive neuromyelitis optica spectrum disorder[J]. Neurology, 2016, 86(1): 79-87.
[10] RUBIO TABARES J, AMAYA GONZALEZ PF. Plasma exchange therapy for a severe relapse of Devic's disease in a pregnant woman: A case report and concise review[J]. Clin Neurol Neurosurg, 2016, 148: 88-90.
[11] MATIELLO M, SCHAEFER-KLEIN J, SUN D, et al. Aquaporin 4 expression and tissue susceptibility to neuromyelitis optica[J]. JAMA Neurol, 2013, 70(9): 1118-1125.
[12] REUSS R, ROMMER PS, BRUCK W, et al. A woman with acute myelopathy in pregnancy: case outcome[J]. BMJ, 2009, 339: b4026.
[13] BAGULEY IJ, PERKES IE, FERNANDEZ-ORTEGA JF, et al. Paroxysmal sympathetic hyperactivity after acquired brain injury: consensus on conceptual definition, nomenclature, and diagnostic criteria[J]. J Neurotrauma, 2014, 31(17): 1515-1520.
[14] MEYFROIDT G, BAGULEY IJ, MENON DK. Paroxysmal sympathetic hyperactivity: the storm after acute brain injury[J]. Lancet Neurol, 2017, 16(9): 721-729.
[15] BONNAN M, VALENTINO R, DEBEUGNY S, et al. Short delay to initiate plasma exchange is the strongest predictor of outcome in severe attacks of NMO spectrum disorders[J]. J Neurol Neurosurg Psychiatry, 2018, 89(4): 346-351.
[16] SHERMAN E, HAN MH. Acute and Chronic Management of Neuromyelitis Optica Spectrum Disorder[J]. Curr Treat Options Neurol, 2015, 17(11): 48.
[17] KIMBROUGH DJ, FUJIHARA K, JACOB A, et al. Treatment of Neuromyelitis Optica: Review and Recommendations[J]. Mult Scler Relat Disord, 2012, 1(4): 180-187.
[18] CARROLL WM, FUJIHARA K. Neuromyelitis optica[J]. Curr Treat Options Neurol, 2010,12(3): 244-255.
[19] TREBST C, JARIUS S, BERTHELE A, et al. Update on the diagnosis and treatment of neuromyelitis optica: recommendations of the Neuromyelitis Optica Study Group (NEMOS) [J]. J Neurol, 2014, 261(1): 1-16.
[20] STELLMANN JP, KRUMBHOLZ M, FRIEDE T, et al. Immunotherapies in neuromyelitis optica spectrum disorder: efficacy and predictors of response[J]. J Neurol Neurosurg Psychiatry, 2017, 88(8): 639-647.
[21] PITTOCK SJ, BERTHELE A, FUJIHARA K, et al. Eculizumab in Aquaporin-4-Positive Neuromyelitis Optica Spectrum Disorder[J]. N Engl J Med, 2019, 381(7): 614-625.
李晶晶, 蓝琳芳, 曾进胜, 等.青年女性反复视力下降,妊娠期意识障碍——视神经脊髓炎谱系病[J].中国神经精神疾病杂志,2020,46(1).


